Trouble psychique
Un trouble psychique, qui peut être également désigné sous les termes de trouble psychiatrique ou encore de trouble mental, désigne un ensemble d'affections et troubles d'origines très différentes entraînant des difficultés dans la vie d'un individu et/ou de son entourage, des souffrances et des troubles émotionnels et du comportement. Les troubles psychiques touchent toutes les populations, sans distinction de sexe ou d'âge[1]. Ces troubles peuvent être chroniques ou permanents. Le diagnostique et le traitement des troubles psychiques est communément assuré par un médecin traitant, un psychiatre, un psychologue, ou un neuropsychiatre.
Pour les articles homonymes, voir Trouble.

| Spécialité | Psychiatrie et psychologie clinique |
|---|
| CISP-2 | P99 |
|---|---|
| CIM-10 | V |
| DiseasesDB | 28852 |
| MeSH | D001523 |
| Causes | Étiologie des troubles mentaux (en) |
| Traitement | Psychothérapie |
| Médicament | Olanzapine, quétiapine, duloxétine, halopéridol, fluoxétine, aripiprazole, rispéridone, sertraline, paliperidone (en), lamotrigine, (RS)-citalopram et clozapine |
![]() Mise en garde médicale
Mise en garde médicale
Les exemples les plus courants de troubles psychiques[2],[3] sont les troubles bipolaires, les troubles schizophréniques, les troubles de comportement alimentaire, les troubles de la dépression, les addictions liées à la consommation d'alcool ou autres substances psychoactives, l'anxiété, les phobies, etc.
Ces troubles peuvent entraîner une hospitalisation volontaire ou contrainte — sous condition de protection de l'intérêt général et de respect de la législation —, intégrant le cadre d’hôpitaux psychiatriques ou de cliniques spécialisées. Les diagnostics y sont faits par les psychologues cliniciens et psychiatres utilisant de nombreuses méthodes, souvent fondées sur des questionnaires spécifiques, des entretiens ou des observations. Des traitements médicaux et psychothérapeutiques peuvent ensuite être proposés.
La compréhension de la santé mentale diffère selon les cultures et les époques, de même que ses critères, ses classifications et sa définition.
Des discriminations et des stigmatisations liées à certains troubles ont mené à la création de mouvements sociaux, d'associations de patients ou de campagnes de sensibilisation.
Classifications
Sur le plan international, la majorité des documents cliniques utilisent les termes « trouble mental » ou « maladie mentale ». Il existe actuellement deux systèmes de classification des troubles mentaux — la Classification Internationale des Maladies (CIM-11), publiée par l'Organisation mondiale de la santé (OMS) et le Manuel diagnostique et statistique des troubles mentaux (DSM-V) publié par l'Association Américaine de Psychiatrie (AAP).
Ces deux listes de catégories classifient chaque critère diagnostic. Elles sont délibérément classées à l'aide de codes. D'autres classifications sont utilisées dans les cultures asiatiques (par exemple, la Classification chinoise des troubles mentaux), et peuvent être utilisés dans d'autres manuels notables de la psychiatrie . En général, les troubles psychiques sont séparément classifiés des troubles neurologiques, trouble d'apprentissage et du retard mental. Selon les estimations de l’OMS, les troubles comportementaux ou/et les troubles neurologiques représentent 12,3 % de la charge de morbidité totale dans le monde. 50 % de la population mondiale est amenée à souffrir d'un trouble psychique au cours de son existence, sous forme d’addiction à l’alcool[4], ou autres substances psychoactives, ou à des troubles anxieux ou dépressifs. Selon l'organisation, les troubles psychiques sont un ensemble vaste et varié de « problèmes de santé mentale » — qui surviennent lorsqu'un individu a prouvé son manque de facilité à « se réaliser, surmonter les tensions normales de la vie, accomplir pour lui-même un travail productif et vivre en harmonie avec sa communauté »[5]. Ces troubles sont généralement codés sur la combinaison de normes et croyances appartenant à la culture[6], de relations avec les autres, de comportements, d'émotions, de pensées, et peuvent être considérés comme inappropriés selon la particularité d'une situation.
Pour le docteur psychiatre Henri Ey, la notion de « maladie mentale » s'est constituée en se dégageant de celle de « troubles de l'esprit » impliquant une valence à caractère surnaturelle. Il ajoute que la médecine s'est, de son côté, dégagée de la notion de maladie des organes et des fonctions avant de considérer la maladie mentale comme une espèce assez insidieuse d'affection qui altère l'individu dans son psychisme, qu'il décrit comme son « humanité », lorsqu'il est question de la construction de son monde et de sa coexistence avec autrui[7].
En France, la loi handicap du 11 février 2005 « pour l’égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées » reconnaît de façon officielle les troubles psychiques[3],[2], distinguant le handicap psychique, conséquence d’une maladie psychique et le handicap mental, conséquence d’une altération des capacités intellectuelles. De par la même, certains « patients » dont affections étaient classées dans la catégorie du handicap mental sont actuellement pris en charge et différenciés, selon de nouveaux protocoles et critères liés au handicap psychique[8],[9]. La prévalence des troubles psychiques est d’une telle envergure que la santé mentale est reconnue à l’international comme une priorité par l’ONU[1],[10] ; portée par le plan d'action 2013-2020 de l'Organisation mondiale de la santé (OMS)[11] ; et au niveau national par le Plan psychiatrie et santé mentale, en action de 2011 à 2015.
Troubles
Il existe une controverse portant sur l'idée même de « trouble ». En France, de nombreux chercheurs, souvent inspirés par les travaux de Michel Foucault ou s'appuyant sur la psychanalyse, montrent en effet que penser la souffrance psychique en termes de trouble (plutôt qu'en termes de symptôme ou de signe) revient à penser cette souffrance comme dysfonctionnement à normaliser, voire comme machine à réparer[12],[13],[14],[15]. Il est impossible de définir ce que serait une norme en ce qui concerne l’être humain et son psychisme, ainsi pour la psychanalyse tout un chacun est, au mieux, névrosé. La prise en charge dépendra également de la conception que le professionnel se fait de la souffrance psychique.
Il existe plusieurs catégories élargies de troubles mentaux et de différents aspects du comportement et de la personnalité pouvant être affectés[16],[17],[18]. L'anxiété ou la peur qui interfèrent dans les fonctions habituelles peuvent être classifiées comme étant un trouble anxieux[19]. Les catégories communément reconnues incluent phobies, anxiété généralisée, phobie sociale, peur panique, agoraphobie, trouble obsessionnel compulsif (TOC) et trouble de stress post-traumatique.
Souvent, les moyens affectifs (émotion/humeur) peuvent être affectés. Le trouble de l'humeur inclut notamment la tristesse, la mélancolie ou le désespoir persistant et inhabituel comme symptôme de dépression majeure ou de dépression clinique (une dépression prolongée mais moins intense est appelée dysthymie). Le trouble bipolaire (dépression maniaque) implique un état d'âme connu sous le terme de manie ou hypomanie, alternant avec un ou plusieurs états dépressifs. Les phénomènes unipolaires et bipolaires représentent des catégories distinctes de troubles, ou se mélangent du moins en plusieurs étapes du spectre de l'humeur[20].
Le langage et autres perceptions physiques ou morales peuvent être affectés (ex. délires, troubles de la pensée, hallucinations). Les troubles psychotiques dans ce domaine incluent schizophrénie et trouble délirant. La schizophrénie dysthymique est une catégorie utilisée pour classer les individus montrant des aspects à la fois dysthymiques et schizophrènes. La schizotypie est une catégorie utilisée pour classer les individus montrant certaines des caractéristiques associées à la schizophrénie sans pour autant en toutes les présenter.
Des troubles mentaux apparaissant comme d'origine corporelle sont connus en tant que troubles somatoformes, incluant la somatisation et le trouble dissociatif. Il existe des troubles de la perception du corps, incluant la dysmorphophobie. La neurasthénie est un ancien diagnostic incluant des plaintes somatiques, une fatigue et une baisse de moral/dépression, officiellement reconnu dans la CIM-10, mais en revanche retiré du DSM-IV[21].
D'autres troubles psychiatriques affectant les habitudes personnelles ou vitales peuvent être perçus. Les troubles des conduites alimentaires impliquant une diminution ou accroissement importants dans les habitudes alimentaires et du poids[19]. Les catégories de ce trouble incluent anorexie mentale, boulimie ou hyperphagie[22]. Les troubles du sommeil tels que l'insomnie impliquent un changement dans le sommeil, ou une sensation de grosse fatigue malgré un sommeil normal[22],[23].
Les troubles de l'identité sexuelle peuvent également être diagnostiqués, incluant dyspareunie et orientation sexuelle égodystonique. De nombreux cas de paraphilies sont considérés comme correspondant à un trouble psychiatrique (attirance sexuelle envers un ou plusieurs objets, situations, ou individus...).
Les individus incapables de résister à certaines pulsions ou certains mouvements perturbants envers eux-mêmes et/ou envers d'autres individus, peuvent être classés comme atteints d'un trouble du contrôle, incluant certains types de tics comme la maladie de Gilles de La Tourette, l'épilepsie et des troubles tels que la kleptomanie ou pyromanie. D'autres addictions comportementales, comme celle du jeu de hasard et achats compulsifs, peuvent aussi être classifiées comme étant troubles psychiatriques. Le trouble obsessionnel compulsif peut parfois impliquer une incapacité à résister à certains actes, mais il est classé séparément en tant que trouble primaire.
L'utilisation de médicaments et substances (légaux ou non), lorsque persistante, peut être classée en tant qu'addiction, et donc comme trouble psychiatrique lié à une dépendance et à un abus substantiel. Des pathomimies, telles que le syndrome de Münchhausen, peuvent également être diagnostiquées.
Les individus souffrant de grandes perturbations vis-à-vis de leur propre identité, mémoire et conscience générale, ainsi que vis-à-vis de l'identité des autres individus, sont atteints d'un trouble de la dépersonnalisation (ex. : trouble dissociatif de l'identité). L'amnésie ou la démence représentent aussi des troubles cognitifs, qui peuvent être lié à la vieillesse.
Parmi les troubles du développement survenant initialement durant l'enfance, il y a notamment les troubles du spectre autistique, le trouble oppositionnel avec provocation, le trouble des conduites et le trouble du déficit de l'attention, qui peuvent s'atténuer ou persévérer à l'âge adulte. Des troubles de la conduite comportementale, si survenus durant l'âge adulte, peuvent être diagnostiqués en tant que troubles de la personnalité antisociale. La psychopathie (ou sociopathie) n’apparaît pas dans le DSM ou la CIM mais elle est cependant liée à ces diagnostics.
De nombreux nouveaux types de diagnostics concernant les troubles psychiatriques sont souvent proposés. Parmi eux, certains font l'objet de controverses entre les comités officiels des manuels diagnostiques, tel que le trouble de la personnalité masochiste, le trouble de la personnalité sadique, le trouble de la personnalité passif-agressif ou le trouble dysphorique prémenstruel.
Causes
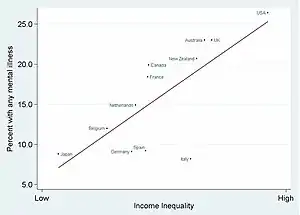
Les troubles psychiques et les souffrances psychiques peuvent être causés par de multiples facteurs et sources, toucher tout individu de sexe et d'âge[1]. Au demeurant, les facteurs peuvent être psychologiques, génétiques, physiques ou environnementaux ; des vulnérabilités génétiques peuvent être liées à des évènements environnementaux stressants[25].
Des études indiquent que les gènes joueraient un rôle important dans le développement des troubles mentaux[25]. Les évènements environnementaux durant la grossesse et la naissance sont également impliqués. Un traumatisme crânien peut accroître le risque de développer certains types de troubles mentaux. Il existe quelques liens fondés entre les troubles psychiques aux infections virales[26], aux substances médicamenteuses et à la santé physique générale. Des évènements environnementaux tels que la grossesse et la naissance sont également inclus.
La fonction anormale des neurotransmetteurs est impliquée, incluant les sérotonines, les norépinéphrines et les dopamines. Dans certains cas, des différences sont également perçues dans la taille et l'activité de certaines régions cérébrales. Les mécanismes psychologiques comme la cognition, les réponses émotionnelles, la personnalité et le tempérament sont également inclus, notamment le neuroticisme[27].
Les influences sociales sont un facteur important et peuvent impliquer abus, agression et autres expériences stressantes de la vie. Les risques spécifiques de développer un trouble restent moindres, cependant. D'autres aspects sociaux tels que le chômage, les inégalités socioéconomiques[28], un manque de cohésion sociale peuvent favoriser les troubles psychiatriques.
Traitements
Les traitements et supports médicamenteux des troubles mentaux sont gérés par les hôpitaux psychiatriques, cliniques ou autres branches spécialisées dans la santé mentale. Les services médicaux de certains pays sont principalement fondés sur un modèle médical créé pour aider à l'indépendance, au choix et au bien-être personnel d'autrui dans le but de regagner un mode de vie autonome, bien que dans une minorité de cas, certains individus soient traités de force. Il existe plusieurs types de traitements et ceux-ci varient grandement selon les troubles.
Psychothérapie
La thérapie cognitivo-comportementale ou TCC est une thérapie brève qui vise à modifier les pensées et les comportements associés à un trouble spécifique comme les troubles anxieux , bipolaires ou les troubles liés au stress post-traumatiques. La psychanalyse, ou thérapie analytique, pourrait, selon les psychanalystes, faire revenir au niveau conscient des conflits et/ou traumatismes enfouis dans l’inconscient et remédier au trouble ayant conduit à une consultation sans que cela n'ait été démontré jusqu'à maintenant. Après l'hôpital, la psychothérapie institutionnelle permet de réapprendre la vie sociale. La thérapie de groupe ou thérapie familiale est parfois utilisée pour favoriser les échanges entre les membres d’une famille, d’évoluer ensemble vers un fonctionnement plus souple et de trouver le bon équilibre. Les thérapies ou méditations de pleine conscience (mindfulness) sont en développement et aident pour la réduction du stress et la prévention de la rechute dépressive.
Médicaments
Les médicaments psychotropes pour traiter un trouble mental sont décomposés en plusieurs types. Les antidépresseurs sont utilisés comme traitement pour la dépression clinique, l'anxiété et autres types de troubles mentaux. Les anxiolytiques sont utilisés pour les troubles anxieux et autres problèmes liés tels que l'insomnie. Les neuroleptiques sont principalement utilisés pour traiter les troubles psychotiques, notamment la schizophrénie. Les stimulants sont communément utilisés, notamment pour le trouble du déficit de l'attention.
Des effets secondaires ou indésirables plus ou moins importants peuvent apparaître, particulièrement lorsqu'il y a un usage excessif de ces médicaments.
Autres
L'électroconvulsivothérapie est parfois utilisée lorsque des cas d'interventions pour la dépression ont échoué. La psychochirurgie est considérée expérimentale mais est assistée par certains neurologues dans de rares cas[29],[30].
L'aide de conseillers professionnels peut également intervenir. Des programmes de psychoéducation peuvent aider les individus à comprendre et à résoudre leurs problèmes. Des thérapies créatives sont également impliquées dans ce programme incluant la musicothérapie, l'art-thérapie ou la dramathérapie. Il existe également d'autres aides concernant le mode de vie des patients.
Début 2021, les armées françaises commencent à expérimenter des maisons non médicalisées : les maisons Athos, afin d’aider les militaires souffrant de blessures psychiques à se reconstruire. Inspirées du modèle des Clubhouses créées en 1948 aux États-Unis, ces structures psycho-sociales aident les militaires à réapprendre les gestes du quotidien afin de pouvoir les aider à se projeter dans l’avenir[31].
Pronostic
Le pronostic dépend du trouble, de l'individu et du nombre de facteurs liés au trouble. Certains troubles sont transitoires, alors que d'autres peuvent durer jusqu'au décès. Certains troubles peuvent se limiter à quelques effets temporaires, alors que d'autres peuvent impliquer un handicap substantiel et une aide assistée. Le niveau de capacité ou d'incapacité peut varier dans différents domaines de la vie. Un handicap permanent est lié à une institutionnalisation, discrimination, exclusion sociale et autres troubles liés. Le pronostic des troubles, souvent considérés comme sérieux et complexes au plus haut point, varie également. De longues études internationales basées sur la schizophrénie ont démontré que la moitié des individus avaient des symptômes qui s'amenuisaient et qu'environ un tiers d'entre eux, en termes de symptômes et de fonction physique/moteur, se stabilisaient sans traitement médicamenteux. Cependant, beaucoup d'individus ont de sérieuses difficultés durant de nombreuses années, bien qu'un rétablissement « tardif » ne soit pas impossible[32].
La moitié des individus diagnostiqués de trouble bipolaire ne rencontrent plus les critères diagnostics en six semaines, mais étant une affection de longue durée[33], les troubles peuvent être stabilisés, mais ils ne peuvent être « guéris ». La moitié d'entre eux font, par la suite, l'expérience d'un nouvel épisode de manie ou de dépression majeure durant les deux années qui se succèdent[34]. La fonction physique et motrice varie, habituellement faible durant des épisodes de dépression majeure ou de manie mais autrement moyenne, bonne voire supérieure durant des épisodes d'hypomanie causés par un trouble bipolaire II[35].
Le suicide, souvent attribué à certains troubles mentaux, est une cause mortelle commune parmi les adolescents et adultes âgés de moins de 35 ans[36],[37]. 10 à 20 millions de tentatives suicidaires liées aux troubles mentaux seraient reportées chaque année[38].
Malgré la négativité générale attribuée aux troubles mentaux, certains de ces troubles peuvent impliquer une créativité extraordinaire, une non-conformité, des efforts pour atteindre un but fixé, un soin excessif ou une empathie[39]. En addition, la perception publique sur les handicaps causés par les troubles mentaux peut changer[40].
Épidémiologie
Parler de manière générale de « la » maladie mentale relève d'une simplification épidémiologique car, en pratique, il n'est que peu concevable de regrouper toutes les diversités que ce terme recouvre sous une seule appellation.
L'épidémiologiste doit donc dans ce domaine tenter de prendre en compte de nombreux facteurs de prévalence, gravité ou transmission : ce sont notamment des facteurs génétiques, familiaux, épigénétiques, sociaux, sanitaires et contextuels (séquelles de guerre par ex, ou de certaines pollutions ou intoxications par l'alcool, des médicaments neurotoxiques, ou des métaux tels que le plomb (cause de saturnisme) ou le mercure (cause d'hydrargyrisme) par exemple qui peuvent induire des troubles mentaux graves, y compris pour une exposition à de faibles doses in utero du fœtus ou de l'embryon).
Prévalence
Selon la vision de l'Organisation mondiale de la santé (OMS), les troubles mentaux ou psychosociaux seraient la cause la plus importante d'invalidité de par le monde. Selon l'OMS, elle serait donc responsable de plus du tiers des pertes d'années de vie active[41].
D'après l'ONU, « la dépression se classe au troisième rang des maladies mondiales et devrait occuper la première place d’ici à 2030 »[42]. Bien que les statistiques des troubles psychosociaux soient les mêmes chez les hommes et les femmes, les femmes sont deux fois plus exposées à la dépression que les hommes[43]. Chaque année, 73 millions de femmes sont atteintes de dépression clinique majeure et le suicide est classé au 7e rang des causes de mortalité chez les femmes âgées entre 20 et 59 ans. Les troubles dépressifs comptent près de 41,9 % des troubles neuropsychiatriques chez les femmes contre 29,3 % chez les hommes[44].
Une étude européenne rapporte qu'approximativement un individu sur quatre rencontre un critère de trouble mental à un moment de sa vie sur, au moins, un des troubles assignés dans le DSM-IV, incluant les troubles de l'humeur (13,9 %), troubles anxieux (13,6 %) ou troubles liés à l'alcool (5,2 %). Approximativement un individu sur dix rencontre un critère durant une période de 12 mois. Les femmes et les jeunes individus sont majoritairement liés aux troubles mentaux[45]. Un article de 2005 sur 16 pays européens rapporte que 27 % des adultes en Europe sont affectés par au moins un trouble mental durant une période de 12 mois[46]. La mortalité annuelle par suicide atteindrait annuellement près de 60 000 individus en Europe, soit plus que la mortalité par accident de la route[47].
En France, 3 % des décès font suite aux maladies mentales et 15 % de la population souffre de troubles mentaux. Le suicide est la deuxième cause de mortalité chez les adolescents et la première chez les individus âgés entre 25 et 35 ans.
Coût social
La prise en charge de la maladie mentale, qu'elle soit spécialisée ou non, reste non optimale, même si elle semble meilleure dans les pays à hauts revenus[41].
En France en 2011, le coût de la prise en charge des troubles psychiques par la Sécurité sociale est de 21,3 milliards d'euros, soit le plus important poste des dépenses publiques d'assurance maladie, à égalité avec les maladies cardiovasculaires[48]. Selon la CNAM, la défaillance de cette prise en charge, qui, dans un contexte de pénurie de psychiatres, est assurée principalement dans les cabinets de généralistes, concerne un million et demi de patients[48], soit environ un sixième de la population ayant consulté pour ce type de pathologie.
Transmission héréditaire
Une partie des principaux troubles psychiatriques sont héritables de l'un ou l'autre des deux parents[49]. Ceci vaut pour certains troubles de l'attention avec hyperactivité[50]. Ces troubles correspondent à des traits polygéniques complexes (faisant intervenir plusieurs gènes). Ils partagent souvent des allèles à risque. Une transmission familiale de ces allèles à risque est démontrée et un rôle particulier des choix de partenaire sexuel a déjà été suggéré[51], par exemple pour expliquer la fréquence d’appariements de partenaires fumeurs[52] et/ou alcooliques[53] ou à « comportements antisociaux »[54].
Mais, notamment en raison d'effets confondants de comorbidités, il est souvent difficile de faire la part d'une héritabilité strictement génétique[55], épigénétique et d'une transmission uniquement liée à un contexte familial et éducationnel sociopsychologiquement délétère[56]. Des études cherchent à identifier les gènes à risques pour mieux gérer le risque psychiatrique voire un jour pour pouvoir peut-être traiter certains de ces troubles par la thérapie génique[57].
Une étude statistique récente[51] publiée par le journal JAMA-Psychiatry (2016) semble confirmer une version sociopsychologique du dicton « Qui se ressemble s'assemble ». Selon les auteurs de ce travail sur ce que les anglophones nomment « marital resemblance »[58], au moment de choisir un partenaire, on choisit souvent quelqu'un psychologiquement proche de soi-même. Cette étude a porté sur des cohortes de malades issues de registres suédois de la population, sélectionnés à partir de données de diagnostic hospitaliers et ambulatoires tirées du registre national « Swedish National Patient Register » (1973-2009) ; au total 707 263 personnes étaient concernées, dont 45,7 % étaient des femmes[51]. Onze grands troubles mentaux ou du neurodéveloppement ont été retenus pour cette étude car déjà suspectés de pouvoir être transmis à la génération suivante ; il s'agissait des troubles suivant : trouble de l'attention avec hyperactivité, trouble du spectre autistique, schizophrénie, trouble bipolaire[59], dépression profonde, anxiété[60], agoraphobie, phobie sociale, trouble obsessionnels-compulsifs[61],[62], anorexie, ou forte dépendance à une drogue[51].
Statistiquement, les porteurs de l'un de ces troubles étaient deux à trois fois plus susceptibles que la population générale d'avoir un partenaire porteur d'une maladie mentale ou d'un trouble proche ou identique[51]. Parfois, les personnes semblaient avoir préféré des partenaires ayant la même maladie mentale. Ainsi, les schizophrènes ou patients porteurs d'un déficit de l'attention avec hyperactivité sont sept fois plus susceptibles que la moyenne d'avoir des partenaires affectés du même trouble. Ceci est encore plus marqué pour les troubles du spectre autistique (le partenaire est alors 10 fois plus susceptible d'avoir un conjoint porteur d'un trouble du spectre autistique)[51].
Il y aurait bien une spécificité liée aux maladies mentale : car comme le notent les auteurs : dans les mêmes registres de malades, les patients souffrant d'autres types de troubles tels que maladie de Crohn, diabète de type 1 et 2, diabète sucré, sclérose en plaques ou polyarthrite rhumatoïde n'avaient pas choisi statistiquement plus que la moyenne un partenaire présentant les mêmes troubles[51].
Du point de vue épidémiologique, cette découverte est importante car elle démontre un biais (statistique) pour les études et modélisations génétiques qui ont cherché à prédire l'extension ou la diffusion de certaines maladie mentale dans la population. Ces dernières, parce qu'elles supposaient généralement un « accouplement aléatoire » pourraient fournir de mauvaises réponses, car dans les cas où la génétique ou l'éducation familiale contribuent à l'apparition ou au développement de la maladie, l'attirance réciproque de personnes porteuses de maladies mentales pourrait augmenter le risque de leur transmission aux enfants et générations futures[51]. Ce phénomène devrait éclairer la cherche en « Génétique psychiatrique » et les études sur la transmission intergénérationnelle de certains troubles psychiatriques[51].
Histoire

Les troubles psychiatriques remontent depuis l'ère préhistorique, époque dans laquelle les civilisations primitives utilisaient la trépanation en guise de remède pour les maux et autres types de troubles mentaux[63]. Par la suite, les anciennes civilisations ont recensé et traité un bon nombre de troubles mentaux. Les Grecs créditent les termes de mélancolie, hystérie et phobie et développent la théorie des humeurs. Les théories et traitements ont été développés durant l'Empire ottoman, notamment dans le monde islamique du VIIIe siècle, période durant laquelle des hôpitaux psychiatriques ont été construits[64].
Les conceptions de la folie durant le Moyen Âge et dans l'Europe chrétienne étaient un mélange de considérations diaboliques, magiques, divines et humoristiques. Durant des siècles, les individus atteints de troubles mentaux étaient victimes des chasseurs de sorcières durant la période de la peste noire. La plupart des termes actuels pour les troubles mentaux ont d'abord été utilisés durant les XVIe et XVIIe siècles.
Au XIXe siècle, l'industrialisation et la croissance démographique conduit à un développement massif du nombre et de la taille des asiles d'aliénés en Europe de l'Ouest. De nombreux systèmes de classification et des termes de diagnostic sont alors créés par les autorités compétentes (le terme psychiatrie est inventé en 1808 par Johann Christian Reil). Les médecins spécialisés dans la prise en charge des patients atteints de troubles mentaux sont connus sous le nom d'aliénistes.
Durant le XXe siècle, aux États-Unis, des préventions concernant les troubles mentaux sont organisées. La psychologie clinique et sociale devient un travail. La Première Guerre mondiale a massivement influencé les conditions du terme nommé « choc de l'obus ». La Seconde Guerre mondiale a vu naître un nouveau manuel catégorisant les différents troubles mentaux aux États-Unis, exposant des statistiques et autres références apportées à l'aide d'hôpitaux, dont les classifications ont conduit à la création du premier Manuel diagnostique et statistique des troubles mentaux (DSM). La Classification internationale des maladies (CIM) liste une section des troubles mentaux. À travers les années 1990, les antidépresseurs deviennent les médicaments les plus utilisés et répandus[65].
Société et culture
Les différentes sociétés ou cultures, et même les différents individus d'une même culture, peuvent être en désaccord avec ce qui constitue une fonction optimale, pathologique, biologique ou psychologique. Des recherches démontrent que les cultures varient selon les importances relatives, par exemple, joie, autonomie ou relations sociales par plaisir. Des individus de toutes cultures peuvent posséder un comportement étrange voire incompréhensible. Mais la sensation, bien qu'elle soit bizarre ou incompréhensible, est ambiguë et subjective[66]. Ces différences de la détermination peuvent fortement devenir litigieuses.
Dans la littérature scientifique et académique sur la définition de la classification des troubles mentaux, un domaine explique que les valeurs sont basées sur le jugement social (la norme) alors que l'autre domaine explique que c'est totalement objectif et scientifique[67].
Professions
Un bon nombre de professions se sont spécialisées dans le traitement des malades mentaux, dont la spécialité médicale de la psychiatrie (incluant infirmerie)[68], un sous-ensemble de psychologie connu sous le terme de psychologie clinique[69], les services sociaux[70], et autres spécialistes de la santé mentale, psychothérapeutes, conseillers et professionnels de la santé publique. Les individus ayant fait l'expérience de ces types de service sont pris en main et examinés d'une manière généralement professionnelle[71],[72],[73],[74]. Les différentes perspectives cliniques et scientifiques fondées sur divers champs de recherches et de théories ainsi que différentes disciplines, peuvent différer des modèles, buts et explications[39].
En 2012, la sécurité sociale française reconnaît des maladies professionnelles de troubles psychiques. Dans le cadre des maladies professionnelles et les troubles psychiques, 225 demandes en reconnaissance en maladie professionnelle de troubles psychiques ont été déposées, la moitié (45 %) ont fait l'objet d'un accord d'après la sécurité sociale[75].
Relations et morale
Les conceptions cliniques des maladies mentales interviennent souvent dans les valeurs personnelles et culturelles morales, si bien qu'il est souvent dit que séparer ces deux valeurs est impossible sans redéfinir fondamentalement la base essentielle d'un individu dans la société[76]. Dans la psychiatrie clinique, la détresse et l'incapacité persistantes indiquent un trouble interne qui requiert un traitement ; mais dans un autre contexte, ces mêmes détresse et incapacité peuvent être perçues comme étant un indicateur de troubles émotionnels, d'un besoin d'adresse sociale et de problèmes structurels[77],[78]. Cette dichotomie a conduit les cliniciens et académiciens à se fonder sur une conceptualisation postmoderne des détresses mentales et du bien-être[79],[80]. De telles approches, parmi les psychologies transculturelles et "hérétiques", sont principalement basées sur la morale ethnique et culturelle[81]. Certains pays tentent de lutter contre les préjudices faits aux minorités dans les services psychiatriques[82].
Au début des années 2010, la possibilité de lier Internet à certains dérangements mentaux a été soulevée. En effet, l'Association américaine de psychiatrie a observé certains symptômes qui permettraient de conclure aux effets de l'utilisation d'Internet sur la santé mentale des utilisateurs[83]. Ne pas pouvoir s'empêcher de contrôler un compte Facebook, avoir un besoin incontrôlable d'utiliser Internet ou de consulter des sites pornographiques seraient des exemples de ces symptômes[83].
Lois et droits pénaux
Trois-quarts des pays dans le monde possèdent des législations sur la santé mentale. L'admission obligatoire pour troubles mentaux (aussi connue sous le terme de rétention de sûreté), est un sujet de controverse. Plusieurs lois et textes ont été rédigés pour des cas de troubles mentaux notamment pour des troubles de la personnalité[84]. En droit, la notion de trouble mental entre notamment en jeu dans la défense fondée sur les troubles mentaux.
Au Canada
Au Canada, la notion de trouble mental en droit et de trouble mental en justice est distincte. À cet égard, l'avocate Fannie Lafontaine affirme que la terminologie peut porter à confusion et précise que, en droit canadien, un trouble mental est le « fait d'être dans un état psychique tel qu'on ne comprend pas la nature des gestes qu'on pose ou qu'on ne dissocie plus le bien du mal »[85].
Stigmatisation
La stigmatisation sociale[86] associée aux troubles psychiatriques est un problème grandement répandu et une source de souffrance pour de nombreux malades mentaux[87] pour le malade qui se sent inférieur et diminue son estime de soi[88] voire instaure une haine de soi qui aggrave les troubles de l'identité[89]. Certains individus ou sociétés croient que d'autres, atteints d'un trouble psychiatrique plus ou moins sévère, ne peuvent guérir, ou sont considérés comme un problème[90]. La discrimination à l'embauche joue un rôle significatif dans les statistiques du chômage parmi les individus atteints de troubles psychiques ou mentaux[91],[92]. Ces attitudes ont dans certaines cultures ou civilisation conduit à enfermer les malades mentaux, ajoutant encore à la détresse de certains d'entre eux[93],[94], en étant parfois source de secrets de familles perturbants pour les générations suivantes[95].
Cette stigmatisation se manifeste en Afrique de l'Ouest par diverses formes d'abus : enchaînements, tortures, jeûnes forcés et autres formes de violences. Le malade est considéré comme un possédé et potentiellement dangereux et contagieux. Une situation que l'Association Saint Camille de Lellis essaie de renverser par la sensibilisation appuyée par des témoignages des personnes qu'elle a réhabilitées grâce à la psychiatrie moderne.
Les efforts pour éliminer la stigmatisation envers les troubles psychiatriques étaient minces jusqu'à ces dernières années[96], bien que ces méthodes aient été hautement critiquées[97]. L'Association canadienne pour la santé mentale estime que près de la moitié des individus atteints d'un trouble psychique ne cherchent pas l'aide dont ils ont besoin. La stigmatisation est si oppressante que certains ne trouvent pas le courage de divulguer leur état psychologique à leur entourage[98]. Les jeunes individus, âgés d'une vingtaine d'années, seraient apparemment les plus touchés concernant les troubles mentaux et le stress psychologique durant le travail[98].
Média et public
La perception publique des troubles psychiatriques reste, d'une manière prédominante, négative et inclut plusieurs représentations telles que, par exemple, celles d'incompétence, de violence ou de criminalité[99],[100]. De telles représentations négatives, également incluses dans les dessins animés, contribuent à la stigmatisation et aux attitudes négatives du public envers les individus atteints de troubles psychiatriques[101].
Il existe une journée mondiale consacrée à la santé mentale célébrée le , et sur le plan national, les Semaines d'Information sur la Santé Mentale (SISM)[102] créées en 1990 dans le but pédagogique de sensibiliser l'opinion publique et ainsi d'éviter la stigmatisation ; le public, en général, étant peu informé, ou ayant tenu une distance sociale et une opinion stéréotypée sur les malades atteints de troubles psychiatriques[103],[104].
Violence
Malgré l'opinion publique et médiatique, des études nationales ont indiqué que les sévères cas de maladies mentales ne prédisent pas des comportements violents et ne sont pas une cause de violence dans la société[105].
Cependant, il existe quelques diagnostics spécifiques, tels que le trouble des conduites infantiles, la psychopathie ou personnalité antisociale adulte, qui sont définis par un trouble ou une violence caractériels. Il existe des difficultés à localiser des symptômes spécifiques, notamment dans certains cas de psychoses (hallucinations ou illusions) qui peuvent survenir lors de troubles comme la schizophrénie, les troubles délirants ou émotionnels, qui sont liés à un très haut risque de violence sévère sur autrui. Les facteurs d'actes violents, cependant, seraient plus spécifiquement fondés sur des facteurs socio-démographiques et socio-économiques comme la jeunesse, un statut socio-économique et, en particulier, sur l'abus substantiel (incluant alcoolisme) durant lesquels les individus sont les plus vulnérables[106],[107],[108].
Chez les primates
Une psychopathologie chez certains primates a été reportée durant le XXe siècle. Environ une vingtaine d'habitudes comportementales chez les chimpanzés en captivité ont été documentées comme étant (statistiquement) anormales concernant leur fréquence, sévérité ou étrangeté — dont certains ont été observés dans leur milieu naturel. Les grands singes non-humains en captivité montrent des comportements et mouvements anormaux, une automutilation, des réactions émotionnelles perturbantes (principalement peur ou agression) envers des congénères, un manque de communication typique et une impuissance apprise généralisée. Dans certains cas, de tels comportements sont hypothétisés comme équivalant les troubles mentaux chez les humains, notamment la dépression, les troubles anxieux, les troubles des habitudes alimentaires et un trouble au stress post-traumatique. Le concept des troubles de la personnalité antisociale, schizoïde et borderline est également perçu chez les grands singes non-humains[109].
Notes et références
- « Dossier de presse santé mentale troubles psychiques 2014 » [PDF], sur www.santementale2014.org (consulté le ).
- « Qu’est ce que le handicap psychique? » [PDF], sur www.handipole.org (consulté le ).
- « Loi no 2005-102 du 11 février 2005 - Handicap psychique » (consulté le ).
- « Troubles psychosociaux et activité physique », sur actumed.org (consulté le ).
- Définition de la santé mentale. Organisation mondiale de la santé, « La santé mentale: renforcer notre action. Aide-mémoire no 220 », sur who.int (consulté en ).
- Organisation mondiale de la santé, « Troubles mentaux », sur who.int (consulté le ).
- Henri Ey, Manuel de psychiatrie, Elsevier Masson, , 6e éd., 1166 p. (ISBN 978-2-294-71158-9 et 2-294-71158-0).
- « Plan psychiatrie et santé mentale 2011-2015 »(Archive • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ).
- « Scolarité et handicap », sur www.onisep.fr (consulté le ).
- « ONU Santé mentale », sur www.un.org/french (consulté le ).
- (en) « OMS Santé Mentale - Plan d'action 2013-2020 », sur who.int (consulté le ).
- C. Metz et A Thevenot, « Trouble ou symptôme, comment penser la psychopathologie contemporaine », Pratiques Psychologiques, vol. 12, , p. 437-445.
- R. Gori, « La psychopathologie en questions aujourd’hui », Cliniques méditerranéennes, no 71, , p. 41-57 (lire en ligne).
- R. Gori, « La construction du trouble comme entreprise de normalisation », La lettre de l'enfance et de l'adolescence, no 66, , p. 31-41 (lire en ligne).
- R. Gori, « Thérapies molles recherchent désespérément pathologies flexibles », Cliniques méditerranéennes, no 74, , p. 143-172 (lire en ligne).
- (en) Gazzaniga, M.S., & Heatherton, T.F, . Psychological Science, New York: W.W. Norton & Company, Inc,
- (en) « Mental Health: Types of Mental Illness », sur WebMD Inc, (consulté le ).
- (en) United States Department of Health & Human Services, « Overview of Mental Illness », (consulté le ).
- (en) « Mental Health: Types of Mental Illness », WebMD (consulté le ).
- (en) Akiskal HS, Benazzi F, « The DSM-IV and ICD-10 categories of recurrent [major] depressive and bipolar II disorders: evidence that they lie on a dimensional spectrum », J Affect Disord, vol. 92, , p. 45–54 (PMID 16488021, DOI 10.1016/j.jad.2005.12.035).
- (en) Gamma A, Angst J, Ajdacic V, Eich D, Rössler W, The spectra of neurasthenia and depression: course, stability and transitions, vol. 257, , 120–7 p. (PMID 17131216, DOI 10.1007/s00406-006-0699-6).
- Association Américaine de Psychiatrie, « Manuel diagnostique et statistique des troubles mentaux (DSM-IV) », Masson (ISBN 2-225-85599-4).
- H. Ollat, « Le traitement des troubles des conduites alimentaires », sur neuropsychiatrie.fr, (consulté le ).
- (en + fr) Richard Wilkinson et Kate Pickett (trad. de l'anglais), The Spirit Level: Why More Equal Societies Almost Always Do Better [« Pourquoi l'égalité est meilleure pour tous »], Paris/Namur (Belgique), Institut Veblen / les Petits matins / Etopia, , 352 p. (ISBN 978-1-84614-039-6, 978-2-36383-101-9 et 1-84614-039-0, lire en ligne [PDF]).
- « La santé mentale: renforcer notre action », sur who.int Organisation mondiale de la santé, (consulté le ).
- (en) Yolken RH, Torrey EF, « Viruses, schizophrenia, and bipolar disorder », Clin Microbiol Rev., vol. 8, , p. 131–45 (PMID 7704891, PMCID 172852, lire en ligne).
- (en) Jeronimus B.F., Kotov, R., Riese, H. et Ormel, J., « Neuroticism's prospective association with mental disorders halves after adjustment for baseline symptoms and psychiatric history, but the adjusted association hardly decays with time: a meta-analysis on 59 longitudinal/prospective studies with 443 313 participants », Psychological Medicine, (PMID 27523506, DOI 10.1017/S0033291716001653, lire en ligne).
- Thibaut de Saint Pol, « La santé des plus pauvres », sur www.insee.fr (consulté le ).
- (en) « Mind Disorders Encyclopedia », sur www.minddisorders.com (consulté le ).
- (en) Mashour GA, Walker EE, Martuza RL, « Psychosurgery: past, present, and future », Brain Res. Brain Res. Rev., vol. 48, , p. 409–19 (PMID 15914249, DOI 10.1016/j.brainresrev.2004.09.002, lire en ligne [PDF]).
- « Athos, une maison pour les militaires blessés psychiques », sur France Culture (consulté le )
- (en) Jobe TH, Harrow M, « Long-term outcome of patients with schizophrenia: a review », Canadian Journal of Psychiatry, vol. 50, , p. 892–900 (PMID 16494258, lire en ligne [PDF], consulté le ).
- « Guide Unafam - Vivre avec les troubles bipolaires » [PDF], sur unafam.org (consulté le ).
- (en) Tohen M, Zarate CA, Hennen J. et al., « The McLean-Harvard First-Episode Mania Study: prediction of recovery and first recurrence », Am J Psychiatry, vol. 160, , p. 2099–107 (PMID 14638578, DOI 10.1176/appi.ajp.160.12.2099, lire en ligne).
- (en) Judd LL, Akiskal HS, Schettler PJ. et al., « Psychosocial disability in the course of bipolar I and II disorders: a prospective, comparative, longitudinal study », Arch. Gen. Psychiatry, vol. 62, , p. 1322–30 (PMID 16330720, DOI 10.1001/archpsyc.62.12.1322, lire en ligne [PDF]).
- (en) « CIS: UN Body Takes On Rising Suicide Rates – Radio Free Europe / Radio Liberty 2006 », sur www.rferl.org (consulté le ).
- (en) O'Connor Rory et Sheehy Noel, Understanding suicidal behaviour, BPS Books, , 33–37 p. (ISBN 978-1-85433-290-5, lire en ligne).
- (en) Bertolote JM, Fleischmann A, « Suicide and psychiatric diagnosis: a worldwide perspective », World Psychiatry, vol. 1, , p. 181–5 (ISSN 1723-8617, PMID 16946849, PMCID 1489848).
- (en) David Pilgrim et Anne Rogers, A sociology of mental health and illness, Open University Press, , 3e éd. (ISBN 0-335-21583-1).
- (en) Ferney, V, The Hierarchy of Mental Illness : Which diagnosis is the least debilitating?, New York City Voices, (lire en ligne).
- Wang PS, Aguilar-Gaxiola S, Alonso J et al., « Use of mental health services for anxiety, mood, and substance disorders in 17 countries in the WHO world mental health surveys », Lancet, vol. 370, no 9590, , p. 841-850 (PMID 17826169, PMCID PMC2847360, lire en ligne).
- ONU - Santé mentale - troubles mentaux et psychosociaux
- (en) Nami.org. Consulté le 14 avril 2011.
- « Santé mentale chez les femmes. », sur OMS (Canada) (consulté le ).
- (en) Alonso J, Angermeyer MC, Bernert S, et al., Prevalence of mental disorders in Europe: results from the European Study of the Epidemiology of Mental Disorders (ESEMeD) project, vol. 10, , 21–79 p. (PMID 15128384, DOI 10.1111/j.1600-0047.2004.00327.x).
- (en) Wittchen HU, Jacobi F, « Size and burden of mental disorders in Europe—a critical review and appraisal of 27 studies », Eur Neuropsychopharmacol, vol. 15, (PMID 15961293, DOI 10.1016/j.euroneuro.2005.04.012).
- (en) Kristian Wahlbeck, « Europe's mental health strategy ».
- F. Kammerer, J. Y. Cozic, M. Bensoussan, « Remboursements des psychothérapies : sophismes et parades. », in Lettre de psychiatrie française, n° 243, p. 1, SPF Paris, novembre 2016.
- Lee SH, Ripke S, Neale BM, et al; Cross-Disorder Group of the Psychiatric Genomics Consortium; International Inflammatory Bowel Disease Genetics Consortium (IIBDGC). Genetic relationship between five psychiatric disorders estimated from genome-wide SNPs. Nat Genet. 2013;45(9):984-994.
- Boomsma DI, Saviouk V, Hottenga JJ, et al. Genetic epidemiology of attention deficit hyperactivity disorder (ADHD index) in adults. PLoS One. 2010;5(5):e10621. doi:10.1371/journal.pone.0010621
- Ashley E. Nordsletten & al. (2016) Patterns of Nonrandom Mating Within and Across 11 Major Psychiatric Disorders JAMA Psychiatry. publié en ligne le 24-02-2016. doi:10.1001/jamapsychiatry.2015.3192
- Agrawal A, Heath AC, Grant JD, et al. Assortative mating for cigarette smoking and for alcohol consumption in female Australian twins and their spouses. Behav Genet. 2006;36(4):553-566.
- Grant JD, Heath AC, Bucholz KK, et al. Spousal concordance for alcohol dependence: evidence for assortative mating or spousal interaction effects? Alcohol Clin Exp Res. 2007;31(5):717-728.
- Krueger RF, Moffitt TE, Caspi A, Bleske A, Silva PA. Assortative mating for antisocial behavior: developmental and methodological implications. Behav Genet. 1998;28(3):173-186.
- Plomin R & Deary IJ (2015). Genetics and intelligence differences: five special findings. Mol Psychiatry. ;20(1):98-108.
- Plomin R (1994). Genetics and Experience: The Interplay Between Nature and Nurture. Vol 6. Thousand Oaks, CA: SAGE Publications; . SAGE Series on Individual Differences and Development.
- Cross-Disorder Group of the Psychiatric Genomics Consortium. Identification of risk loci with shared effects on five major psychiatric disorders: a genome-wide analysis. Lancet. 2013;381(9875):1371-1379.
- 1 Merikangas KR, Spiker DG. Assortative mating among in-patients with primary affective disorder. Psychol Med. 1982;12(4):753-764
- Larsson H, Rydén E, Boman M, Långström N, Lichtenstein P, Landén M. Risk of bipolar disorder and schizophrenia in relatives of people with attention-deficit hyperactivity disorder. Br J Psychiatry. 2013;203(2):103-106.
- Isomura K, Boman M, Rück C, et al. (2015), Population-based, multi-generational family clustering study of social anxiety disorder and avoidant personality disorder. Psychol Med. ;45(8):1581-1589.
- 6 Mataix-Cols D, Boman M, Monzani B, et al. Population-based, multigenerational family clustering study of obsessive-compulsive disorder. JAMA Psychiatry. 2013;70(7):709-717.
- 18 Cederlöf M, Lichtenstein P, Larsson H, et al. (2015), Obsessive-compulsive disorder, psychosis, and bipolarity: a longitudinal cohort and multigenerational family study. Schizophr Bull. ;41(5):1076-1083.
- (en) Brothwell, Don R., Digging up Bones; the Excavation, Treatment and Study of Human Skeletal Remains, (ISBN 0-565-00704-1).
- « La médecine des ères lointaines » (consulté le ).
- Élise Amar et Didier Balsan, « Les ventes d’antidépresseurs entre 1980 et 2001 », sur Santé.gouv, (consulté le ).
- (en) Heinimaa M, « Incomprehensibility : the role of the concept in DSM-IV definition of schizophrenic delusions », Med Health Care Philos, vol. 5, (PMID 12517037, DOI 10.1023/A:1021164602485, lire en ligne).
- (en) Berrios G E, « Classifications in psychiatry : a conceptual history », Aust N Z J Psychiatry, vol. 33, (PMID 10336212, DOI 10.1046/j.1440-1614.1999.00555.x, lire en ligne).
- (en) Andreasen NC, « What is psychiatry? », Am J Psychiatry, vol. 154, (PMID 9137110, lire en ligne).
- Association Américaine de Psychiatrie, Division 12
- (en) Golightley, M. (2004) Social work and Mental Health Learning Matters.
- (en) Goldstrom ID, Campbell J, Rogers JA, et al., « National estimates for mental health mutual support groups, self-help organizations, and consumer-operated services », Adm Policy Ment Health, vol. 33, (PMID 16240075, DOI 10.1007/s10488-005-0019-x, lire en ligne).
- (en) The Joseph Rowntree Foundation (1998) The experiences of mental health service users as mental health professionals
- (en) Chamberlin J, « User/consumer involvement in mental health service delivery », Epidemiol Psichiatr Soc, vol. 14, (PMID 15792289).
- (en) Terence V. McCann, John Baird, Eileen Clark, Sai Lu, « Beliefs about using consumer consultants in inpatient psychiatric units », (PMID 17064322, DOI 10.1111/j.1447-0349.2006.00432.x), p. 258–265.
- « Reconnaissance en maladie professionnelle de troubles psychiques : une affaire de sous », sur Le Figaro, (consulté le ).
- (en) Clark LA, « The role of moral judgment in personality disorder diagnosis », J Pers Disord., vol. 20, (DOI 10.1521/pedi.2006.20.2.184).
- (en) Karasz A, « Cultural differences in conceptual models of depression », Social Science in Medicine, vol. 60, (PMID 15652693, DOI 10.1016/j.socscimed.2004.08.011).
- (en) F. Tilbury et M. Rapley, « 'There are orphans in Africa still looking for my hands' : African women refugees and the sources of emotional distress », Health Sociology Review, vol. 13, , p. 54–64 (DOI 10.5555/hesr.2004.13.1.54, lire en ligne).
- (en) Bracken P, Thomas P, « Postpsychiatry : a new direction for mental health », BMJ, vol. 322, no 7288, (PMID 11264215, DOI 10.1136/bmj.322.7288.724, lire en ligne).
- (en) Lewis B, « Psychiatry and Postmodern Theory », J Med Humanit, vol. 21, no 2, , p. 71–84 (DOI 10.1023/A:1009018429802, lire en ligne).
- (en) Kwate NO, The heresy of African-centered psychology, vol. 26, , 215–35 p. (PMID 16333686, DOI 10.1007/s10912-005-7698-x).
- (en) « Commentary on institutional racism in psychiatry », (consulté le ).
- Laureline Duvillard, « Les accros à Internet, de nouveaux malades mentaux ? », sur Le matin, (consulté le ).
- « Responsabilité et trouble mental », sur droits-libertes.org, (consulté le ).
- Gall, Sophie, « Le droit ne nie pas l'horreur », Le Soleil, 6 juillet 2011, p. 5.
- Ablon, Joan (1981), Stigmatised health conditions, Social Science & Medicine, 15B, 5-9
- Lacaze Lionel (2006), Le Stigmate au miroir de l'estime de soi — Le cas du désordre mental face à l’étiquetage psychiatrique, Thèse de doctorat en Humanités et sciences humaines (Université Lyon II, Institut de Psychologie, Laboratoire GÉRA (Groupe d’études des relations asymétriques), soutenue le 29 novembre 2006
- Adam, Barry D. (1978). Inferiorization and «self esteem», Social Psychology, 41, 47-53.
- Benbassa, Esther & Attias, Jean-Christophe, Eds. (2000), La haine de soi : difficiles identités. Bruxelles : Complexe, 306 p.
- (en) « CAMH: Toronto Star Opinion Editorial: Ending stigma of mental illness » (consulté le ).
- Stuart H, Les effets psychologiques du chômage, vol. 19, , 522–6 p. (PMID 16874128, DOI 10.1097/01.yco.0000238482.27270.5d, lire en ligne).
- Vincent Mark Durand, David H. Barlow (trad. de l'anglais), Psychopathologie : Une perspective multidimensionnelle, Paris/Bruxelles, De Boeck université, , 920 p. (ISBN 978-2-7445-0085-5 et 2-7445-0085-2, ISSN 1376-2273, lire en ligne).
- Amourous, Charles (2000), Vivre en milieu fermé, Informations Sociales, 82, 24-33
- (en) Barrett, Robert (1996), The psychiatric team and the social definition of schizophrenia. New York : Cambridge University Press (trad. fr., La traite des fous : la construction sociale de la schizophrénie. Le Plessis-Robinson : Synthélabo, 1998, 354 p.).
- Ancelin Schutzenberger Anne (2004). Secrets, secrets de famille et transmissions invisibles, Cahiers Critiques de Thérapie Familiale et de Pratiques de Réseaux, 33, 37-53.
- (en) « Stop Stigma » (consulté le ).
- (en) Read J, Haslam N, Sayce L, Davies E, « Prejudice and schizophrenia : a review of the 'mental illness is an illness like any other' approach », Acta Psychiatr Scand, vol. 114, (PMID 17022790, DOI 10.1111/j.1600-0447.2006.00824.x).
- Agence de santé publique du Canada, « Souffrir en silence : la stigmatisation, la maladie mentale et le milieu de travail », sur Legislation Psy, (consulté le ).
- (en) Coverdate J, Nairn R, Claasen D, « Depictions of mental illness in print media : a prospective national sample », Australian and New Zealand Journal of Psychiatry, vol. 36, (PMID 12225457, DOI 10.1046/j.1440-1614.2002.00998.x).
- Edney, RD, Association canadienne pour la santé mentale, .
- (en) Wahl, O.F., « News Media Portrayal of Mental Illness : Implications for Public Policy », American Behavioral Scientist, vol. 46, (DOI 10.1177/0002764203254615, lire en ligne).
- Semaines d'Information sur la Santé Mentale (SISM).
- « Journée mondiale de la santé mentale », sur Organisation mondiale de la santé (consulté le ).
- (en) Link BG, Phelan JC, Bresnahan M, Stueve A, Pescosolido BA, « Public conceptions of mental illness : labels, causes, dangerousness, and social distance », Am J Public Health, vol. 89, (PMID 10474548, DOI 10.2105/AJPH.89.9.1328, lire en ligne).
- (en) Elbogen EB, Johnson SC, « The intricate link between violence and mental disorder : results from the National Epidemiologic Survey on Alcohol and Related Conditions », Arch. Gen. Psychiatry, vol. 66, (PMID 19188537, DOI 10.1001/archgenpsychiatry.2008.537).
- (en) Stuart H, « Violence and mental illness : an overview », World Psychiatry, vol. 2, (PMID 16946914).
- (en) Steadman HJ, Mulvey EP, Monahan J, Robbins PC, Appelbaum PS, Grisso T, Roth LH, Silver E., Violence by people discharged from acute psychiatric inpatient facilities and by others in the same neighborhoods, (lire en ligne).
- (en) Fazel S, Gulati G, Linsell L, Geddes JR, Grann M, « Schizophrenia and violence : systematic review and meta-analysis », PLoS Med., vol. 6, (PMID 19668362, DOI 10.1371/journal.pmed.1000120).
- (en) Brüne M, Brüne-Cohrs U, McGrew WC, Preuschoft S, « Psychopathology in great apes : concepts, treatment options and possible homologies to human psychiatric disorders », Neurosci Biobehav Rev, vol. 30, , p. 1246–59 (PMID 17141312, DOI 10.1016/j.neubiorev.2006.09.002).
Annexes
Bibliographie
- Organisation mondiale de la santé, Classification internationales des Maladies (CIM-10), (ISBN 2-225-84609-X, lire en ligne)

- Association Américaine de Psychiatrie (trad. de l'anglais), DSM-IV-TR : manuel diagnostique et statistique des troubles mentaux, Paris, Masson, (ISBN 2-294-00663-1, lire en ligne)

- Luc Bruliard, Handicap mental et intégration scolaire, Paris/Budapest/Torino, L'Harmattan, , 163 p. (ISBN 2-7475-7487-3, ISSN 0993-4707, lire en ligne)
- Paul Jonckheere, Handicap mental : prévention et accueil, De Boeck, (ISBN 978-2-8041-5377-9 et 2-8041-5377-0)
- Stuart H, « Les effets psychologiques du chômage », Medscape, vol. 19, , p. 522–6 (PMID 16874128, DOI 10.1097/01.yco.0000238482.27270.5d, lire en ligne)

- Vincent Mark Durand, David H. Barlow (trad. de l'anglais), Psychopathologie : Une perspective multidimensionnelle, Paris/Bruxelles, De Boeck université, , 920 p. (ISBN 978-2-7445-0085-5 et 2-7445-0085-2, ISSN 1376-2273, lire en ligne)

- Inserm, Troubles mentaux, dépistage et prévention chez l’enfant et l’adolescent, (lire en ligne)
Articles connexes
- Liste des troubles mentaux
- Psychiatrie
- Psychopathologie
- Psychopathologie psychanalytique
- Structure en psychopathologie
- Folie
- Démence
- Dymphne de Geel
- Droits des malades en France
- Loi du du code de la santé public de France (cette loi est relative aux droits et à la protection des personnes hospitalisées en raison de leur troubles mentaux et à leur condition d'hospitalisation).
- Charte du patient hospitalisé.
- Curatelle ou tutelle.
Liens externes
- Site de l'Organisation Mondiale de la Santé (OMS)
- Benjamin Ball, Leçons sur les maladies mentales, Éd. Asselin et Houzeau, Paris, 1890.
- Maladies mentales les plus fréquentes (Canada)
- Troubles de la personnalité
- Portail de la médecine
- Portail de la psychologie
- Portail de la sociologie
- Portail du handicap
- Portail de la folie