Exposition prénatale à l'alcool
L’exposition prénatale à l’alcool induit un syndrome d'alcoolisation fœtale (SAF), qui peut survenir si la mère consomme des boissons alcoolisées (même en faible quantité) lors de la grossesse (« Il n'existe pas de dose d'alcool pour laquelle la santé du bébé n'est pas menacée »)[réf. souhaitée]. C'est un risque théoriquement « 100% évitable ».
L’ovule / l’embryon / le fœtus est alors exposé aux risques suivants : avortement spontané, retard de croissance, enfant prématuré, malformations physiques et troubles mentaux tels que déficit de l'attention, troubles de la mémoire et/ou difficultés d'apprentissage.... Les séquelles, s'il y en a, seront permanentes. Selon la gravité de l'intoxication, on distingue le syndrome d'alcoolisation fœtale (séquelles importantes), du trouble du spectre de l'alcoolisation fœtale (aux séquelles plus discrètes).

| Spécialité | Génétique médicale et neurologie |
|---|
| CIM-10 | Q86.0 |
|---|---|
| CIM-9 | 760.71 |
| DiseasesDB | 32957 |
| MedlinePlus | 000911 |
| eMedicine | 974016 |
| eMedicine | ped/767 |
| MeSH | D005310 |
![]()
En France en 2018, en moyenne un nouveau-né par jour est diagnostiqué à la naissance comme touché par une alcoolisation foetale selon Santé Publique France dont les campagnes d'information préconisent « Zéro alcool pendant la grossesse »[1]. Ce chiffre est très sous-estimé car il n'inclut que les diagnostiques néonatals, et non ceux qui seront posés ultérieurement[1].
Définitions
- EPA : exposition prénatale à l'alcool ; la mère a consommé des boissons alcoolisées pendant la grossesse ;
- SAF : le syndrome d'alcoolisation fœtale ; il est la conséquence d'une exposition à l'alcool importante, quotidienne ou épisodique, pendant les périodes embryonnaire et fœtale. Il se manifeste par des anomalies physiques caractéristiques, un dysfonctionnement du système nerveux central et des retards de développement avant et après la naissance ;
- TSAF : troubles du spectre de l'alcoolisation fœtale ; le SAF fait partie des TSAF ;
- ETCAF : ensemble des troubles causés par l'alcoolisation fœtale ; cette dernière appellation tend toutefois à être délaissée au profit de TSAF qui illustre mieux le fait que les manifestations de ce trouble varient en intensité ;
- SAFP : syndrome d'alcoolisation fœtale partiel ;
- TCAF : trouble causé par l'alcoolisation fœtale ;
- EAF : effets de l'alcool sur le fœtus / effets d'alcoolisation fœtale ;
- ACLA : anomalies congénitales liées à l’alcool ;
- TNDLA : troubles neuro-développementaux liés à l’alcool.
Abréviations en anglais :
- PAE : Prenatal Alcohol Exposure ;
- FAS : Fetal Alcohol Syndrome ;
- PFAS : Partial Fetal Alcohol Syndrome ;
- FASD : Fetal Alcohol Spectrum Disorder ;
- ARND : Alcohol-Related Neurodevelopmental Disorder / Alcohol Related Neurodevelopmental Delays ;
- FAE : Fetal Alcohol Effects ;
- ARBD : Alcohol-Related Birth Defects.
SAF / TSAF : Explication simplifiée
L'alcool des boissons alcoolisées (vin, bière, mousseux, liqueur…) se dégrade dans l'organisme en acétaldéhyde, lequel se retrouvent dans le sang. Chez une femme enceinte, de l'alcool et de l'acétaldéhyde traversent le placenta et contaminent le sang de l'embryon ou du foetus. Ces composés toxiques peuvent atteindre tous les (futurs) organes, dont le cerveau et tout le système nerveux en formation. Dans les SAF / TSAF, des lignées entières de cellules sont tuées ou perturbées par ces produits, affectant la formation des organes et/ou du cerveau. Les atteintes varient selon la mère, le bébé, la quantité d'alcool ingérée et surtout selon le moment de la grossesse ; elles peuvent donc être très différentes d’un bébé à l’autre. Après la naissance, les malformations ou manques ne seront pas corrigés lors de la croissance de l’enfant.
L'enfant, l'adolescent et le futur adulte, à cause de ces atteintes, ne pourront pas apprendre et s'insérer dans la société manière normale. De plus certaines atteintes internes, discrètes sont indétectables ; les difficultés qui en découlent peuvent être ignorées, et seront plus facilement attribuées à des causes extérieures ou à la personnalité de l’individu.
Historique
Paul Lemoine, un pédiatre français de Nantes, débuta en 1958 une étude sur les enfants de mères alcooliques et fut le premier, en 1968, à décrire de façon exhaustive le tableau clinique des enfants souffrant du syndrome. Son étude se basait sur l’observation de 127 enfants issus de 62 familles « alcooliques »[2]. Simultanément, des chercheurs de la côte Ouest des États-Unis, Smith, Jones et Streissguth, commencent à publier le résultat des leurs observations, similaires à celles de Paul Lemoine, et nomment le syndrome Fetal Alcohol Syndrome, en français « syndrome d'alcoolisation fœtale » appellation suggérée par le pédiatre Philippe Dehaene en 1995, qui souligne que le fœtus n'est pas alcoolique mais a subi, passivement, une alcoolisation[3],[4].
À mesure que les recherches progressent et qu'il devient évident que des enfants exposés à l'alcool in utero présentent des difficultés sans afficher toutes les caractéristiques physiques et développementales du SAF, s'ajoutent d'autres termes, dont celui d’« effets d'alcoolisation fœtale », ou EAF (aussi appelé « SAF partiel » par certains praticiens), de TNDLA (troubles neuro-développementaux liés à l’alcool), et d'ACLA (anomalies congénitales liées à l’alcool).
Depuis 2004, tant en français qu'en anglais, une nouvelle appellation est utilisée pour refléter le continuum de toutes ces anomalies causées par la consommation d'alcool pendant la grossesse : Fetal Alcohol Spectrum Disorder (FASD) ou « trouble du spectre de l'alcoolisation fœtale » (TSAF)[5][réf. insuffisante].
Épidémiologie
Les méthodes de détection des troubles du spectre de l'alcoolisation fœtale (TSAF) ne sont pas toujours les mêmes, ce qui explique des taux TSAF différents d'une situation à l'autre[6].
En France, il est estimé que les SAF touchent environ 360 bébés par an[1], et que les TSAF touchent 1 % des naissances, soit 7 000 nouveaux enfants chaque année. Cela signifie qu'environ 500 000 Français souffrent à des degrés divers des séquelles de l'alcoolisation fœtale. Le syndrome d'alcoolisation fœtale (SAF) proprement dit est, en France, la première cause de retard mental non génétique[3]. Plus de 50 % des femmes continuaient à boire pendant leur grossesse en 2003-2004[7], 43 % en 2006[8], 32 % en 2010[9] et 23 % en 2013[10], ce qui constitue un danger pour l'enfant à naître. Ces statistiques sont sujettes à caution : l'évaluation rigoureuse de l'abstinence durant la grossesse est rendue difficile par de possibles dénégations des faits.
Au Canada, la prévalence des TSAF est aussi estimée à 1 %, mais ce chiffre est supposé être sous-estimé[11]. D’après les données de Santé Canada, 280 000 canadiens sont atteints de ce syndrome, en particulier dans les communautés du Nord où l'on assiste à un très vigoureux accroissement démographique.
En Amérique du Nord, le SAF touche de 0,2 % à 0,7 % de la population, et le TSAF de 2 % à 5 %[12].
Une étude menée en Italie conclut à une estimation de 2 % à 4 % d'enfants touchés par le TSAF dans le pays[13].
Une étude menée sur plus de 1 000 enfants de plusieurs écoles de Croatie a trouvé un taux TSAF supérieur à 6,5 % pour l'échantillon[14].
En Afrique du Sud, où il était de tradition de payer une partie du salaire des ouvriers viticoles en vin, le SAF représente 14 naissances sur 1 000. Les populations SAF et TSAF sont estimées ensemble à 6 000 000 de personnes[15][réf. insuffisante] [réf. à confirmer].
Dans certaines communautés d'Australie, on a identifié 12 % d'enfants SAF, le taux TSAF étant encore plus important[16] ,[17].
Enfants confiés à l'adoption : la consommation d'alcool et la séparation mère-enfant étant souvent liées, les enfants SAF/TSAF pourraient représenter de 20 % à 50 % de certains enfants confiés à l'adoption[18],[19],[20],[21].
Fratrie d'une personne SAF : le risque que les frères ou sœurs ainés soient atteints de SAF est de 17 %, pour les frères ou sœurs plus jeunes, le risque est de 77 %[22].
Physiopathologie
L'alcool a un effet tératogène (susceptible de provoquer des malformations congénitales ou de perturber le développement)[23] et est un puissant neurotoxique (qui empoisonne ou détruit le tissu du cerveau et autres parties du système nerveux).
Les effets physiologiques peuvent toucher trois domaines : les traits faciaux, le système nerveux central (SNC) et la croissance (poids, taille et périmètre crânien).
Le risque d'atteinte neurologique irréversible est fonction notamment de la dose reçue par le fœtus, de la durée de l'exposition, et de la période d'exposition (l'alcool est particulièrement nocif pendant la période d'organogenèse, entre 10 jours et 10 semaines d'aménorrhée) ainsi que d'autres facteurs reliés à la mère et à l'environnement. L'alcool passe la barrière placentaire, puis passe dans le système sanguin de l'embryon et du fœtus. Les lésions, une fois constituées, sont définitives.
Trajet de l'alcool à travers l'utérus et le placenta
L’alcool ingéré par la mère passe très rapidement dans son sang. La plus importante voie d’absorption de l’alcool est la muqueuse gastro-intestinale[24], c'est-à-dire le duodénum et le jéjunum, les deux premières parties de l’intestin grêle. Une fois absorbé, le sang le distribue via les capillaires à tous les organes, dont l'utérus. Le sang de la mère et le sang du bébé sont séparés par plusieurs couches fœtales qui agissent comme des filtres. Ces tissus filtrants permettent toutefois le passage des molécules d’éthanol dissoutes dans le sang. Chez un adulte, l’alcool est entièrement transformé dans le foie grâce à l’alcool déshydrogénase, une enzyme cytoplasmique. L'embryon n'a pas de foie, celui du fœtus est peu développé. Ce foie ne détoxifiant pas ou très peu, l'alcool reste dans le sang. Il ne sera détoxifié que petit à petit en repassant dans le corps de la mère. Pour cette raison, l'embryon ou le fœtus reste imprégné plus fort et plus longtemps que sa mère.
De l'alcool passe aussi dans le liquide amniotique, il y reste longtemps[25]. L'embryon ou le fœtus l'absorbe par déglutition et mouvements respiratoires[26]. Immédiatement après l'absorption d'alcool par la mère, le fœtus baigne dans du liquide amniotique alcoolisé[25] et l'absorbe lui aussi[26]. Il ralentit ses mouvements respiratoires parce qu'il souffre[3].
Effets détaillés causés par l'absorption d'alcool
| Période d'exposition | Quelques effets possibles |
|---|---|
| Premiers jours | Peut empêcher l’ovule de s’implanter |
| Troisième semaine | Peut provoquer des malformations de l'œil[27] |
| Entre la troisième et la quatrième semaine | Conséquences mineures sur le crâne et sur certaines parties du visage de l’embryon |
| Jusqu’à la septième semaine | Peut provoquer la fente du palais et de la lèvre[28] |
| Septième semaine | Peut causer des malformations au niveau des organes génitaux, du cœur et du diaphragme du fœtus |
| Semaine 11 à 16 | Augmentation du risque d'épilepsie[29] |
| Premier trimestre | Déficits de l'apprentissage, de la mémoire, du langage[30] |
| Deuxième trimestre | Effets importants sur la motricité et probabilité d’un avortement spontané qui ne cesse d’augmenter |
| Diminution des capacités en lecture et calcul[31] | |
| Troisième trimestre | Croissance du fœtus énormément ralentie |
| Toutes périodes | Construction du cerveau[32] et du Système nerveux central perturbée, trous dans le cerveau[33] |
| Période non connue | Angiome[34],[35],[36], sensibilité au bruit[37] |
Selon Philippe Dehaene (1995)[3], l’alcool diminue la circulation sanguine dans le placenta et, de ce fait, provoque des spasmes au niveau des vaisseaux sanguins. Ce phénomène entraîne des malformations, dues à un ralentissement des processus de division cellulaire et au fait que l’organisation neuronale se trouve modifiée. Enfin, la myélinisation des neurones est retardée, compromettant le bon passage des influx nerveux.
Après l'absorption par la mère d'une boisson alcoolisée, le fœtus ralentit fortement ses mouvements respiratoires durant quelques heures[26].
Les avortements spontanés et les accouchements prématurés sont très fréquents chez les femmes ayant consommé de l'alcool pendant leur grossesse. Il est aussi fait mention de nombreux cas de bébés morts quelques jours après leur naissance en raison d’un trop faible poids ou d’anomalies physiques importantes.
Le syndrome de l’alcoolisation fœtale inclue un système immunitaire anormalement faible, ce qui favorise les maladies infectieuses. Des retards du développement physique et des dysfonctionnements du système nerveux central sont observés. Si seulement le tiers des enfants ayant un SAF présente une déficience intellectuelle souvent mineure directement attribuable à l'exposition à l'alcool in utero[38], la grande majorité présenteront des difficultés au niveau des fonctions exécutives limitant ainsi le développement de leur autonomie[39]. La scolarisation ne se fait pas sans difficultés en raison de divers troubles d'apprentissage, mais est possible lorsque le personnel enseignant connaît le TSAF et sait appliquer les principes pédagogiques spécifiques et procède à l'aménagement de la classe dans le but de diminuer les agressions sensorielles et les sources de distraction.
Les personnes diagnostiquées plus tard ont des risques beaucoup plus élevées de développer des problèmes d'adaptation sociale et de santé mentale, car ils n'auront peut-être pas bénéficié de l'attention que leur état nécessitait.[réf. nécessaire]
Lorsque le TSAF est rapidement dépisté et que l'enfant grandit dans un milieu qui sait comment répondre à ses besoins spécifiques, l'évolution est positive.[réf. nécessaire]Modèle:Inedit
Expériences sur animaux
Les expériences sont menées de la façon suivante : des femelles en gestation sont séparées en plusieurs groupes. Dans un groupe, les femelles absorbent de l'alcool, les autres femelles n'en reçoivent pas. Les jeunes de chaque groupe sont ensuite traités de façon identique. Des comparaisons sont faites entre les descendants qui ont subi une alcoolisation prénatale et les autres. Selon les quantités ou les périodes d'alcoolisation, les conséquences observées sont les suivantes : malformation du cerveau[40],[41], même pour de petites quantités[42][réf. insuffisante] , malformation des yeux[27], la taille des neurones du corps genouillé latéral dorsal peut être affectée [43] , anomalies de la face ; malformations internes (cœur, reins, poumons[44]), malformation des membres[45], taille et poids plus faibles[46], difficultés d'organisation spatiale qui persistent à l'âge adulte[47],[48], comportement affecté, même à l'âge adulte[49],[50]. Cependant, les conséquences diffèrent selon le bagage génétique du fœtus[51].
L'acétaldéhyde est produit lors de l'élimination de l'alcool. Des expériences menées avec de l'acétaldéhyde seul montre qu'il est responsable de malformations semblables à celles provoquées par l'alcool[52],[53].
Après la naissance, l'enrichissement de l'environnement peut réduire les désordres des capacités cognitives[54],[55].
Quelle quantité sans danger ?
Dans deux étude menées en 1983, des femmes enceintes ont bu environ 2 verres. De l'alcool a été retrouvé pendant au moins 3 heures dans le liquide amniotique[25], et on a constaté que leurs foetus ont ralenti leurs mouvements respiratoires pendant 3 heures[26]. Philippe Dehaene suppose que c'est un signe de souffrance du foetus[3].
À long terme, chaque verre est un risque pour l'enfant à naître. Cependant, certaines situations sont plus dangereuses que d'autres :
- une consommation importante dans un laps de temps court (par exemple lors d'une fête)[56],[57];
- le début de la grossesse, parce que les organes sont en formation ;
- une mère plus âgée ;
- les habitudes de consommation avant grossesse : plus la consommation était importante, plus le risque est élevé.
À moins d'un verre par jour, on observe des problèmes de comportement[56]. À partir d'un verre par jour lors du second trimestre, il y a une diminution certaine des compétences en mathématiques, lecture et orthographe[31],[58].
Certaines études ne montrent pas de lien entre EPA et difficultés. Ces mêmes études ne montrent pas non plus que l'EPA serait sans danger.
- Une étude Irlandaise[59] ne trouve pas de complications à la naissance. Mais une grossesse et une naissance sans soucis ne garantissent pas un enfant non atteint.
- Une étude Danoise[60] ne trouve pas d'incidence sur le QI à l'âge de 5 ans. Mais les autres difficultés n'ont pas été étudiées, ainsi que ce qui n'est pas encore visibles à 5 ans[61] : acquisition de la lecture, problèmes de mémoire, ne pas reconnaître la gauche de la droite… Une autre étude menée sur des enfants de 6 à 7 ans montre que des problèmes de comportement sont déjà observables avec une faible consommation[62].
- Une étude de 2018 mené par le professeur Yvonne Kelly « n'a pas montré de différences significatives ni sur le plan comportemental, ni sur le plan de l’acquisition, entre les enfants nés de mères ayant consommé de façon légère de l’alcool pendant leur grossesse et ceux dont les mères ont été abstinentes ». Mais « on ne sait pas la quantité exacte d’alcool qui a été consommée, à quelle période et pendant quelle durée »[63].
- Certains ouvrages traitant de grossesse[64] affirment qu'une faible EPA ne présente pas de risque statistique d'avoir un enfant SAF. Cependant, 7 % des SAF ont été causés par un seul verre par jour, certains SAF ayant même été causé par moins[65][réf. insuffisante].
Repérage - Dépistage
Le repérage / dépistage est important pour les raisons suivantes :
- même en l'absence d'un diagnostic confirmé, un encadrement spécifique TSAF peut aider les enfants pour lesquels on soupçonne un TSAF ;
- la fratrie de l'enfant TSAF a peut-être aussi subi une EPA, et peut avoir un TSAF plus léger et difficilement détectable. Un encadrement TSAF pourra aider la fratrie dans ses difficultés ;
- information des risques pour la mère biologique, pour éviter une nouvelle EPA à la prochaine grossesse.
Certains SAF peuvent repérés dès la naissance, car un SAF porte des caractéristiques visibles dès le premier jour. Un syndrome de sevrage néonatal sera aussi une indication d'un risque de TSAF.
Le repérage d'un TSAF est plus difficile, un dépistage peut être envisagé dans les cas suivants : suspicion de consommation d'alcool pendant la grossesse ; convulsions[66][réf. à confirmer] ; yeux, philtrum ou lèvre de forme typique ; crâne petit ; retard de croissance ; retard d'apprentissage ; retard psychomoteur ; trouble du langage ; enfant en permanence trop remuant ou trop calme ; enfant donnant l'impression que « quand il se décidera, ça ira tout seul »[67]…
Si l'EPA est soupçonnée pendant la grossesse, mais niée par la mère, elle peut être confirmée à la naissance par le méconium où l'on trouvera des marqueurs d'exposition à l'alcool[68]. Plus tard, le repérage peut être soutenu par les dentistes, parce qu'ils sont en première ligne pour détecter des anomalies du visage et de la mâchoire[69]. Cependant, d'autres outils de dépistage existent[70].
Un dépistage mené en 2001 en milieu carcéral a montré que de 10 à 25 % de la population carcérale serait TSAF[71].
Diagnostic
En 2005, les pédiatres canadiens ont publié les lignes directrices concernant le diagnostic de SAF et autres TSAF, fruit d'un travail acharné[4].
Diagnostic SAF
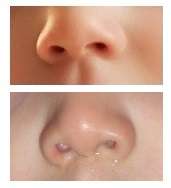
La consommation importante de boissons alcoolisées par la mère lors de la grossesse étant connue ou supposée, le diagnostic se fait par l'observation d'une triade de facteurs caractéristiques[3] :
- retard de croissance intra-utérin : il est harmonieux, c’est-à-dire qu'il touche à la fois le poids, la taille, et le périmètre crânien. Les enfants naissent plus frêles, plus fragiles, et souvent prématurément ;
- dysmorphie cranio-faciale : l'alcoolisation fœtale entraîne un aspect typique de la tête du bébé, avec des fentes palpébrales étroites, un pli de la peau de l'œil, une ensellure nasale marquée, une bosse entre les sourcils, des oreilles basses et décollées, un important microrétrognatisme (mandibule petite et trop en arrière), une lèvre supérieure mince et convexe, des narines antéversées (tournées exagérément vers l'avant), un philtrum long et bombant en verre de montre ;
- troubles psychiatriques : ils apparaissent après la naissance, parfois dans l'enfance ;
- syndrome de sevrage alcoolique immédiat : avec tremblements, troubles du sommeil,
- hyperactivité pendant l'enfance avec irritabilité, déficit de l'attention, troubles de la concentration,
- retard mental : des études ont démontré qu'une consommation de 3 verres d'alcool par jour par la mère entraîne une perte moyenne de 7 points de QI,
- troubles du tonus musculaire, de la mémoire, de la motricité fine.
Des malformations sont aussi observées dans environ 25 % des cas, et peuvent toucher le cerveau, les yeux, les oreilles, les dents, les os, le cœur, l'appareil urinaire, etc. ;
Difficultés du diagnostic TSAF
Le diagnostic se heurte aux difficultés suivantes :
- l'éventail des troubles est très large : le type et l'importance des séquelles de l'alcool varient selon le moment de la consommation d'alcool, la quantité, la résistance de la mère, les gènes de l'enfant[72] ;
- la personne peut avoir des difficultés comme un TSAF, en dépit du fait que la mère n'aie rien consommé[73][réf. insuffisante] ;
- les observations sont faites par des personnes différentes (dentiste, kinésithérapeute, orthophoniste, médecin, instituteur…) car les difficultés ou anomalies touchent des domaines très divers. Pour poser le diagnostic, il faut avoir l'idée de rassembler les éléments ;
- après élimination de l'alcool, il n'y a plus de preuve de son passage. Le diagnostic sera posé après avoir exclu les autres possibilités (diagnostic d'exclusion) ;
- la question de l'alcool peut être taboue (pour la famille de l'enfant, pour son entourage, pour son médecin[74], etc.);
- historique de la grossesse : il n'est pas toujours possible de savoir si la mère biologique de l'enfant a consommé des boissons alcoolisées lors de sa grossesse. Le personnel médical peut ignorer ce que sont les TSAF, et n'a pas l'idée d'enquêter sur ce point. Ou la mère biologique nie / minimise la consommation d'alcool[75]. Ou la mère sait qu'elle n'a rien consommé pendant la grossesse, et a oublié ce qu'elle a bu quand elle ignorait qu'elle était déjà enceinte. Ou le diagnostic est soupçonné fort tard, quand la mère est décédée. Ou l'enfant est adopté et sa mère inconnue ;
- culpabilité : la mère sait le TSAF, mais fausse le diagnostic pour ne pas être mise en cause. Ou le praticien soupçonne le TSAF, et par égard pour la mère attribue les difficultés à une cause inconnue ;
- symptômes contradictoires d'une personne TSAF à l'autre : Les personnes TSAF peuvent présenter un déficit de l'intégration sensorielle, qui peut se manifester des façons suivantes : un niveau d'activité anormalement élevé ou anormalement faible, une hypersensibilité ou une hyposensibilité aux odeurs ou aux sons ou au toucher[76][réf. insuffisante] ;
- symptômes non identifiés comme symptômes : les enfants peuvent être réticents à une nouvelle situation, ne manger qu'une sorte d'aliment, ne pas savoir tenir en place, être distraits, avoir un retard d'aptitude dans le langage ou la motricité, marcher continuellement sur les orteils, être maladroit[76] ;
- symptômes proches qui peuvent induire un diagnostic erroné :
- un TSAF peut causer des troubles moteurs[77], et ces troubles être identifiés comme de la dyspraxie,
- les problèmes de comportement des THADA/ADHD et des TSAF sont proches et sont régulièrement confondus[78],
- les symptômes de l'autisme/TSA et des TSAF peuvent être proches[79],[80],[81],[82],
- les épilepsies sont plus fréquentes chez les personnes TSAF[83] ;
- en vieillissant, le TSAF devient plus difficile à établir[84][réf. insuffisante] :
- les traits physiques typiques se modifient,
- d'autres problèmes intervenus dans la vie — parcours scolaire difficile, enfant négligé, alcoolisme… — peuvent masquer les difficultés mentales d'un TSAF,
- les personnes peuvent porter une étiquette — paresseux, menteur, difficile… — qui empêche de considérer la possibilité d'un TSAF ;
- certaines difficultés TSAF ne peuvent être observées que longtemps après la naissance : lenteur générale, difficultés dans l'apprentissage de la lecture, du calcul, difficulté de compréhension abstraite : le temps qui passe, la valeur de l'argent…
Diagnostic TSAF
En 2006, une liste de dix compétences à observer est proposée, aidant à établir si l'exposition prénatale à l'alcool a causé des atteintes du cerveau et du système nerveux central[39], posant des problèmes de cognition.
Il ne faut pas présenter toutes les anomalies pour souffrir d'un TSAF. Les SAF peuvent présenter aussi ce type d'anomalie. Les dysfonctionnement peuvent concerner les compétences suivantes :
| Compétence | Perception d'une difficulté | Observation d'un dysfonctionnement |
|---|---|---|
| Fonctionnement exécutif | « n'apprend pas de ses expériences » | ne comprend pas les blagues ou le langage figuratif |
| « ne comprend pas la différence entre voler, emprunter, trouver » | est toujours en retard | |
| « tellement facile à taquiner » | n'accepte pas les responsabilités | |
| « il ne comprend rien, il a tout faux » | a du mal à résoudre les problèmes | |
| ne comprend pas le sexe sans risque et le contrôle des naissances | ||
| ne comprend pas la différence entre ce qui est juste et ce qui est faux | ||
| les devoirs sont négligés | ||
| ne sait pas planifier quelque chose | ||
| ne fait pas le lien entre action et conséquence | ||
| ne comprend pas la notion d'argent | ||
| ne comprend pas le temps qui passe | ||
| Mémoire | « ne peut pas faire plus d'une chose à la fois » | difficulté à mémoriser les tables de multiplication |
| « se remet rapidement d'une crise » | ne se rappelle pas les règles d'un jeu | |
| « tendance à perdre les choses ou ne pas les ranger à leur place » | ne peut pas suivre des instructions | |
| « n'apprend pas de ses expériences » | doit réapprendre souvent | |
| Attention | « ne reste jamais assis tranquille » | comportement agité |
| « bouge tout le temps » | comportement instable | |
| « ne sait pas se concentrer » | capacité d'attention limitée | |
| « est dans son monde / dans la lune » | difficulté à contrôler ses impulsions | |
| Motricité | « a marché tard » | marche sur les orteils |
| « a mis longtemps à savoir lacer ses chaussures » | le bébé a une faible succion | |
| « a eu besoin de longtemps pour apprendre à rouler à vélo » | écriture manuscrite difficile | |
| « mauvaise position à table ou pour faire ses devoirs » | difficulté à comprendre | |
| « maladroit » | troubles de l'équilibre | |
| Langage | « comprend avec des images mais pas avec des mots » | démarrage tardif du langage |
| « parle tout le temps » | difficulté à comprendre | |
| « les phrases n'ont pas de sens » | répète les idées ou pensées | |
| « a du mal à résoudre des problèmes » | ne sait pas suivre des instructions à plusieurs étapes | |
| les phrases sont mal construites | ||
| Adaptation | « ne se lave pas, ne se brosse pas les cheveux, pas les dents » | a de la difficulté à se gérer au quotidien |
| « aime être le centre de l'attention » | habitudes de sommeil irrégulières | |
| « doit être surveillé en permanence » | habitudes d'alimentation irrégulières | |
| « joue avec des enfants plus jeunes » | menteur pathologique | |
| « n'a pas peur des étrangers » | ne sait pas gérer la liberté à l'adolescence | |
| « n'agit pas selon son âge » | comportement sexuel inapproprié | |
| ne sait pas transférer les règles d'un environnement à l'autre | ||
| ne comprend pas ce qui se passe autour de lui | ||
| ne sait pas se débrouiller tout seul | ||
| Communication sociale | « particulièrement naïf » | son comportement est plus jeune que son âge |
| « ne comprend pas le langage corporel » | a de la difficulté à gérer les changements dans la situation sociale | |
| « n'a pas d'amis » | a de la difficulté à relayer l'information aux autres | |
| « ne respecte pas les professeurs » | ne comprend pas les limites personnelles ou le langage corporel | |
| « blâme les autres pour les problèmes » | ne se méfie pas des étrangers | |
| « autoritaire avec ses pairs » | ne comprend pas le danger | |
| Capacités sensorielles et signes discrets d'atteintes neurologique | « a besoin de toucher et d'être touché plus que les autres » | ne mange que sa nourriture favorite |
| « sensible au bruit fort » | habitude de sommeil étrange | |
| « les tâches l'énervent » | se balance d'avant en arrière | |
| « n'aime pas avoir les mains sales » | seuil auditif faible ou élevé | |
| « dort avec plein de couvertures » | persévérance dans les activités ou idées | |
| « renifle tout le temps les choses » | commence facilement | |
| « a de la difficulté à écrire » | a un grand besoin de stimulation ou est facilement trop stimulé | |
| Exécution / réalisation | « ne sait pas faire les maths » | travaille beaucoup mais est déçu du résultat |
| « ne comprend pas ce qu'il lit » | n'est pas bien organisé | |
| « n'est simplement pas motivé » | l'école devient beaucoup trop difficile à partir d'un certain âge | |
| « n'apprend pas de ses erreurs » | faibles compétences pour étudier | |
| Intelligence | « pas fort intelligent » | recommence l'année à l'école |
| « paresseux » | QI normal mais immature | |
| « n'essaie pas » | compétences limitées, ne fait pas les choses de son âge | |
| « apprend lentement » | a besoin de beaucoup d'aide à l'école | |
Devenir des TSAF
Les personnes TSAF sont sur-représentées dans le système judiciaire[85],[71]. Plus de 20 % des délinquants juvéniles sont des TSAF[86].
Parce que certaines personnes TSAF n'arrivent pas à comprendre le monde qui les entoure, elles courent plus de risque d'être victimes d'abus, voire d'actes criminels[87].
Les adultes TSAF ont plus que les autres un parcours scolaire interrompu, peu d'adultes TSAF peuvent mener une vie indépendante[88].
Une étude menée sur des femmes enceintes de 1974 à 1975, avec un suivi de l'enfant jusqu'à l'âge de 21 ans, montre que l'exposition l'alcool pendant la grossesse augmente le risque d'avoir des problèmes avec la consommation d'alcool à l'âge adulte[89].
Coûts pour la société
Parce que les séquelles de l'exposition prénatale à l'alcool sont permanentes, certains soins ou encadrements spécifiques seront nécessaires toute la vie. D'une étude à l'autre, l'estimation des coûts est variable, car elle dépend des critères pris en compte. Le coût de la prise en charge d'un individu SAF durant toute sa vie est estimé à 596,000 $[Quoi ?] dans une étude de 1980 et à 1 373 000 $ dans une étude de 1988[90]. Le coût pour les 18 premières années de vie d'un TSAF a été estimé à 2 000 000 $ en 2012[91][réf. insuffisante].
Les frais sont répartis dans plusieurs domaines :
| Type de difficulté possible | Conséquences | Type de frais |
|---|---|---|
| Naissance prématurée | Hospitalisation et suivi | Frais médicaux |
| Malformations | Chirurgie et/ou rééducation | Frais médicaux |
| Immunité affaiblie | Soins médicaux | Frais médicaux |
| Difficultés de langage | Suivi orthophonique | Frais médicaux |
| Difficultés d'apprentissage / décrochage scolaire | Assistance scolaire | Frais scolaires |
| Comportement inadapté / retard mental | Enseignement spécifique | Frais scolaires |
| Comportement inadapté / retard mental | Vie en institution[92][réf. insuffisante] | Frais sociétaux |
| Handicap reconnu | Soutien financier de la personne | Frais sociétaux |
| Comportement inadapté | Démêlés avec la justice | Frais judiciaires |
| Évaluation incorrecte des dangers | Soins médicaux | Frais médicaux |
| Difficulté à trouver ou garder un emploi | Assistance sociale | Frais sociétaux |
Prévention

Elle repose sur l'interrogatoire systématique de la femme enceinte consultant pour la première fois sur ses habitudes vis-à-vis de l'alcool. L'information de la patiente est capitale, en étant clair et complet sur les risques pris par la consommation d'alcool. Le message à faire passer est l'objectif « zéro verre »[93]. Dans le cas d'un alcoolisme reconnu, une consultation spécialisée, les groupes d'alcooliques anonymes, les associations d’aide aux malades alcooliques, le soutien psychologique sont d'une grande utilité.
Il faut savoir que ce problème n'est pas forcément lié à un alcoolisme maternel. Même si la fréquence et la gravité des symptômes augmentent avec les quantités d'alcool absorbées par la maman, il n'existe pas de seuil minimal de dangerosité et même une consommation d'alcool extrêmement modérée peut entraîner un TSAF pour l'enfant. Il est en fait probable que la tolérance du fœtus à l'alcool est extrêmement variable, à la fois pendant la grossesse et suivant les individus, sans possibilité de préciser ces facteurs de sensibilité. C'est pourquoi il est aujourd'hui expressément recommandé aux femmes enceintes d'observer une abstinence totale de l'alcool pendant toute la durée de la grossesse.
En 2004, la sénatrice réunionnaise Anne-Marie Payet est à l'origine d'un amendement qui conduit à l'inscription d'un message de prévention sur l'ensemble des bouteilles d'alcool commercialisées en France. Un pictogramme accompagne ce message.
Au Canada, dix-sept cosignataires ont signé un manifeste intitulé « Prévention du syndrome d'alcoolisme fœtal (SAF) et des effets de l'alcool sur le fœtus (EAF) au Canada » (réapprouvé en ).
Un autre volet majeur est le dépistage des enfants atteints, le diagnostic et la mise en place d'un place d'un plan d'intervention qui tient compte des forces et des défis pour l'enfant et sa famille[94]. Lorsqu'un enfant est atteint, un plan de prévention ciblé sur sa mère biologique, peut prévenir efficacement la naissance de frère ou sœur atteint eux aussi[95][réf. insuffisante].
Caractéristiques d'autres troubles neurodéveloppementaux dans le Trouble du Spectre de l'Alcoolisation Foetale
L'expression de difficultés dans le domaine cognitif et comportemental a été enregistrée chez des enfants atteints du Trouble du Spectre de l'Alcoolisation Foetale (TSAF). Les comorbidités en question se rapprochent du trouble du déficit de l'attention avec ou sans hyperactivité, du trouble des conduites ainsi que de l'autisme[96].
Des similitudes au niveau du fonctionnement social et communicatif ont été relevées entre le TSAF et l'autisme[96] : les enfants avec TSAF montrent davantage de difficultés communicatives et sociales que les enfants avec trouble du spectre de l'autisme (TSA), mais moins de comportements restreints, de stéréotypies ainsi que de mouvements du corps atypiques[96]. Les enfants avec TSAF montrent un désir d'initier et d'entretenir des relations sociales, mais s'avèrent incapables de comprendre les interactions sociales une fois celles-ci initiées, au contraire des enfants avec TSA qui tendent à éviter les interactions avec autrui[96].
Bien que d'autres études aient montré les distinctions entre le TSAF et d'autres conditions pour lesquelles le taux de comorbidité est très important, les données manquent au sujet d'une possible comorbidité entre le TSAF et le TSA[96].
Le site du SAFERA, organisme canadien francophone de prévention du syndrome d'alcoolisation fœtale, publie des critères de distinction entre TSAF et autisme[97].
Notes et références
- Gaubert C (2018) Alcool et grossesse : une naissance par jour est concernée par des troubles liés à l'alcoolisation foetale | Sciences et Avenir du 04.09.2018
- Lemoine P, Harousseau H, Borteyru JP, Menuet JC. « Les enfants de parents alcooliques – anomalies observées : à propos de 127 cas » Ouest Med 1968;21:476-82.
- Philippe Dehaene, La grossesse et l'alcool, Presses universitaires de France, , 127 p. (OCLC 32635508).
- Chudley AE, Conry J, Cook JL, Loock C, Rosales T, LeBlanc N. Public Health Agency of Canada's National Advisory Committee on Fetal Alcohol Spectrum Disorder, « Ensemble des troubles causés par l'alcoolisation fœtale : lignes directrices canadiennes concernant le diagnostic [Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis] », CMAJ, vol. 172, no (5 Suppl), , S1-S21 (PMID 15738484, PMCID PMC3268221, lire en ligne).
- (en) [PDF].
- (en) Institute of Health Economics Alberta Canada, Maria Ospina MSc, PhD et Liz Dennett, MLIS, « Systematic Review on the prevalence of Fetal Alcohol Spectrum Disorders » [PDF], sur fasd.alberta.ca, .
- Santé-médecine.net, Enquête auprès de 837 femmes enceintes.
- OFDT, Sondage auprès de 150 femmes enceintes.
- « Prévention de l'alcool pendant la grossesse », sur www.inpes.sante.fr, .
- OFDT, Enquête nationale périnatale auprès de 13 000 femmes.
- (en) « Position Paper|Developing a National Prevalence Plan for FASD in Canada » [PDF], sur www.canfasd.ca/, .
- May PA, Prévalence des SAF et TSAF aux USA, ncbi.nlm.nih.gov.
- (en) May PA, Fiorentino D, Phillip Gossage J, Kalberg WO, Eugene Hoyme H, Robinson LK, Coriale G, Jones KL, del Campo M, Tarani L, Romeo M, Kodituwakku PW, Deiana L, Buckley D, Ceccanti M, « Epidemiology of FASD in a province in Italy: Prevalence and characteristics of children in a random sample of schools », Alcohol Clin Exp Res, vol. 30, no 9, , p. 1562-1575 (PMID 16930219).
- (en) Petković G, Barišić I, « Prevalence of fetal alcohol syndrome and maternal characteristics in a sample of schoolchildren from a rural province of Croatia », Int J Environ Res Public Health, vol. 10, no 4, , p. 1547-1561 (PMID 23591786, PMCID PMC3709333, DOI 10.3390/ijerph10041547, lire en ligne).
- http://www.safoceanindien.org/le-saf-dans-l-ocean-indien/afrique-du-sud.html
- (en) Guest user, « Fetal alcohol syndrome findings to protect future generations », The George Institute for Global Health, (lire en ligne)
- (en) Calla Wahlquist, « Fitzroy Valley praised for response to scourge of foetal alcohol syndrome », sur the Guardian, (consulté le 19 février 2018)
- « Syndrome d'alcoolisme foetal », sur leblogdeladoption.blogspot.be (consulté le 19 février 2018)
- peyre, « EFA - Enfance & Familles d'Adoption », sur www.adoptionefa.org (consulté le 19 février 2018)
- (nl-BE) Lieven Sioen, « Eerlijk informeren over beperkingen » [« Informer honnêtement sur les restrictions »], De Standaard, (lire en ligne)
- (en) Magnus Landgren, Leif Svensson, Kerstin Strömland et Marita Andersson Grönlund, « Prenatal Alcohol Exposure and Neurodevelopmental Disorders in Children Adopted From Eastern Europe », Pediatrics, , peds.2009–0712 (ISSN 0031-4005 et 1098-4275, PMID 20385628, DOI 10.1542/peds.2009-0712, lire en ligne)
- Ernest L. Abel, 1987, Le SAF dans les familles.
- (en) Ramsay M, « Genetic and epigenetic insights into fetal alcohol spectrum disorders », Genome Med, vol. 2, no 4, , p. 27 (PMID 20423530, PMCID PMC2873805, DOI 10.1186/gm148, lire en ligne).
- Les jeunes et l'alcool : Cahier 2 L'alcool dans le corps — effets et élimination, Addiction Suisse, 12 p. (lire en ligne [PDF]), p. 2.
- (en) Brien JF, Loomis CW, Tranmer J, McGrath M;, « Disposition of ethanol in human maternal venous blood and amniotic fluid », American Journal of Obsectrics & Gynecology, vol. 146, no 2, , p. 181-186. (PMID 6846436, lire en ligne)
- (en) McLeod W, Brien J, Loomis C, Carmichael L, Probert C, Patrick J, « Effect of maternal ethanol ingestion on fetal breathing movements, gross body movements, and heart rate at 37 to 40 weeks' gestational age », Am J Obstet Gynecol, vol. 145, no 2, , p. 251-257 (PMID 6849360).
- (en) Cook C S, Nowotny A Z et Sulik K K, « Fetal alcohol syndrome. Eye malformations in a mouse model. », Archives of ophthalmology, vol. 105, no 11, , p. 1576-1581 (PMID 3675291).
- Créer cet article.
- Sun Y, Étude des risques d'épilepsie sur 80 000 enfants, ncbi.nlm.nih.gov.
- Wilford JA, Effets de la consommation modérée d'alcool pendant le premier trimestre de la grossesse, ncbi.nlm.nih.gov.
- (en)Lidush Goldschmid, Étude des capacités académiques d'enfants de 6 ans, onlinelibrary.wiley.com.
- CNRS, Mécanismes des malformations cérébrales.
- (en)Mattson, S.N., & Riley, E.P. (2002). « Neurobehavioral and Neuroanatomical Effects of Heavy Prenatal Exposure to Alcohol », in Streissguth and Kantor. (2002). p. 10.
- Cours d'alcoologie.
- FERRARO F., DEHAENE P.: Angiomes tubéreux cutanés chez les enfants porteurs d’un syndrome d’alcoolisme fœtal, Arch Pédiatr, 1996; 3: 511-512.
- http://www.gyneweb.fr/Sources/obstetrique/alcool-g.htm voir B/ Les effets sur le fœtus : Le syndrome d’alcoolisme fœtal associe.
- Isabelle Varescon, Jacqueline Wendland, Justine Gaugue-Finot, Le syndrome d'alcoolisation fœtale : état de la question, De Boeck Supérieur, , 150 p. (ISBN 2804151468, lire en ligne), p. 113-124.
- Société canadienne de pédiatrie, « Le syndrome d'alcoolisme fœtal [Fetal alcohol syndrome] », Paediatr Child Health, vol. 7, no 3, , p. 161-195 (PMID 20046289, PMCID PMC1794812, lire en ligne).
- (en)Lang, J. (2006). Ten Brain Domains: A Proposal for Functional Central Nervous System Parameters for Fetal Alcohol Spectrum Disorder Diagnosis and Follow-up. Journal of the FAS Institute, 4, 1–11. (lire en ligne[PDF]).
- (en) Goodlett CR, Horn KH, « Mechanisms of alcohol-induced damage to the developing nervous system », Alcohol Res Health, vol. 25, no 3, , p. 175-184 (PMID 11810955, lire en ligne).
- (en) Cassells B, Wainwright P, Blom K, « Heredity and alcohol-induced brain anomalies: effects of alcohol on anomalous prenatal development of the corpus callosum and anterior commissure in BALB/c and C57BL/6 mice », Exp Neurol, vol. 95, no 3, , p. 587-604 (PMID 3817081).
- http://developingchild.harvard.edu/index.php/download_file/-/view/473/
- (en) Marc F. Papia, MW Burke, S. Zangenehpour, RM Palmour, FR Ervin et M ptito, « Reduced soma size of the M-neurons in the lateral geniculate nucleus following foetal alcohol exposure in non-human primates. », Exp Brain Res., 2010 jul 27
- (en) Kenna K, Sozo F, De Matteo R, Hanita T, Gray S P, Tare M, Moritz K, Bertram J F, Black M Jane, Brien J F, Parkington H C, Walker D W et Harding R, « Alcohol exposure during late gestation: multiple developmental outcomes in sheep. », Journal of developmental origins of health and disease, vol. 3, no 4, , p. 224-236 (PMID 25102144).
- (en) Webster WS, Walsh DA, McEwen SE, Lipson AH, « Some teratogenic properties of ethanol and acetaldehyde in C57BL/6J mice: implications for the study of the fetal alcohol syndrome », Teratology, vol. 27, no 2, , p. 231-243 (PMID 6867945).
- (en) Leichter J, Lee M, « Effect of maternal ethanol administration on physical growth of the offspring in rats », Growth, vol. 43, no 4, , p. 288-293 (PMID 546691).
- (en) Gianoulakis C, « Rats exposed prenatally to alcohol exhibit impairment in spatial navigation test », Behav Brain Res, vol. 36, no 3, , p. 217-228 (PMID 2310487).
- (en) Reyes E, Wolfe J, Savage DD, « The effects of prenatal alcohol exposure on radial arm maze performance in adult rats », Physiol Behav, vol. 46, no 1, , p. 45-48 (PMID 2813555).
- (en) Hamilton DA, Barto D, Rodriguez CI, Magcalas CM, Fink BC, Rice JP, Bird CW, Davies S, Savage DD, « Effects of moderate prenatal ethanol exposure and age on social behavior, spatial response perseveration errors and motor behavior », Behav Brain Res, no 269, , p. 44-54 (PMID 24769174, DOI 10.1016/j.bbr.2014.04.029).
- (en) Riley EP, « The long-term behavioral effects of prenatal alcohol exposure in rats », Alcohol Clin Exp Res, vol. 14, no 5, , p. 670-673 (PMID 2264595).
- (en) Ogawa T, Kuwagata M, Ruiz J, Zhou FC, « Differential teratogenic effect of alcohol on embryonic development between C57BL/6 and DBA/2 mice: a new view », Alcohol Clin Exp Res, vol. 29, no 5, , p. 855-863 (PMID 15897731).
- (en) O'Shea KS, Kaufman MH, « The teratogenic effect of acetaldehyde: implications for the study of the fetal alcohol syndrome », J Anat, vol. 128(Pt 1), , p. 65-76 (PMID 422485, PMCID PMC1232961, lire en ligne [PDF]).
- (en) Sreenathan RN, Padmanabhan R, Singh S, « Teratogenic effects of acetaldehyde in the rat », Drug Alcohol Depend, vol. 9, no 4, , p. 339-350 (PMID 7128453).
- (en) Hannigan, J. H. Berman, R. F. (2000) "Amelioration of fetal alcohol-related neurodevelopmental disorders in rats: exploring pharmacological and environmental treatments". Neurotoxicol Teratol. 22: 103-111.
- (en) Hannigan, J. H., O'Leary-Moore, S. K. Berman, R. F. (2007) "Postnatal environmental or experiential amelioration of neurobehavioral effects of perinatal alcohol exposure in rats". Neurosci Biobehav Rev. 31: 202-211.
- Audrey L. Flak, Su Su, Jacquelyn Bertrand et Clark H. Denny, « The association of mild, moderate, and binge prenatal alcohol exposure and child neuropsychological outcomes: a meta-analysis », Alcoholism, Clinical and Experimental Research, vol. 38, no 1, , p. 214–226 (ISSN 1530-0277, PMID 23905882, DOI 10.1111/acer.12214, lire en ligne)
- Colleen M. O'Leary, Cate Taylor, Stephen R. Zubrick et Jennifer J. Kurinczuk, « Prenatal alcohol exposure and educational achievement in children aged 8-9 years », Pediatrics, vol. 132, no 2, , e468–475 (ISSN 1098-4275, PMID 23837182, DOI 10.1542/peds.2012-3002, lire en ligne)
- « Alcool et grossesse : quelle quantité ? », sur www.allodocteurs.fr (consulté le 19 février 2018)
- (en) « Drinking early in pregnancy not associated with worse outcomes », (consulté en 2018)
- (en), bjog.org.
- « La dangereuse étude mal interprétée qui autorise les femmes enceintes à boire », Le Vif/L'Express, (lire en ligne)
- (en) B. Sood, V. Delaney-Black, C. Covington et B. Nordstrom-Klee, « Prenatal alcohol exposure and childhood behavior at age 6 to 7 years: I. dose-response effect », Pediatrics, vol. 108, no 2, , E34 (ISSN 1098-4275, PMID 11483844, lire en ligne)
- « Alcool et grossesse : une nouvelle étude fait polémique ! », sur .parents.fr, (consulté le 28 juin 2018)
- (en) Emily Oster, Expecting Better: Why the Conventional Pregnancy Wisdom Is Wrong, Penguin Books, , 336 p. (OCLC 0143125702).
- (en)[PDF], depts.washington.edu.
- (en), queensu.ca.
- Haute Autorité de Santé France, Fiche mémo : Troubles causés par l’alcoolisation fœtale : repérage [PDF].
- (en) Bearer CF, Ethyl linoleate in meconium: a biomarker for prenatal ethanol exposure lire en ligne, sur ncbi.nlm.nih.gov.
- (en) Know your teeth, Les dentistes aident à la détection de TSAF.
- Burd L, Olson M et Juelson T, « Stratégie de dépistage du syndrome d'alcoolisation fœtale dans la communauté » Encyclopédie sur le développement des jeunes enfants, Centre d'excellence pour le développement des jeunes enfants, 2005.
- Patricia MacPherson, Ensemble des troubles causés par l'alcoolisation foetale (ETCAF) dans une population carcérale : prévalence, dépistage et caractéristiques, Service correctionnel du Canada, (OCLC 10863608).
- (en) Streissguth AP, Dehaene P, « Fetal alcohol syndrome in twins of alcoholic mothers: concordance of diagnosis and IQ », Am J Med Genet, vol. 47, no 6, , p. 857-861 (PMID 8279483).
- , enmarche.be.
- (en) Freya Saeys et Hendrik Cammu, « GPs’ attitudes on a healthy lifestyle: a survey of GPs in Flanders », British Journal of General Practice, vol. 64, no 627, , p. 664-669 (lire en ligne)
- (en) John H. Hannigan, Lisa M. Chiodo, Robert J. Sokol, James Janisse, Joel Ager, Mark K. Greenwald et Virginia Delaney-Black, « A 14-Year Retrospective Maternal Report of Alcohol Consumption in Pregnancy Predicts Pregnancy and Teen Outcomes », ALCOHOL, vol. 44, , p. 583-594 (lire en ligne)
- CSSSPNQL - Commission de la Santé et des Services Sociaux des Premières Nations du Québec et du Labrador – voir fiche 8 sur cssspnql.com.
- (en) Barbara R. Lucas; Jane Latimer; Rafael Z. Pinto; Manuela L. Ferreira; Robyn Doney; Mandy Lau; Taryn Jones; Danielle Dries; Elizabeth J. Elliott, « Gross Motor Deficits in Children Prenatally Exposed to Alcohol: A Meta-analysis », PEDIATRICS, (lire en ligne)
- Larry Burd, « FASD and ADHD: Are they related and How? », BMC Psychiatry, vol. 16, (PMID 27655173)
- « FASD vs. ASD: Similarities and Differences | MOFAS Family Blog », sur www.mofas.org (consulté le 19 février 2018)
- CSSSPNQL - Commission de la Santé et des Services Sociaux des Premières Nations du Québec et du Labrador – fiche 9 cssspnql.com.
- « Fetal Alcohol Spectrum and Autism Spectrum Disorders », sur come-over.to (consulté le 19 février 2018)
- Marion Garteiser, « Autisme : quels sont les signes qui peuvent alerter les parents ? », E-Santé, (lire en ligne)
- (en) Bell Stephanie H, Stade Brenda, Reynolds James N, Rasmussen Carmen, Andrew Gail, Hwang Paul A et Carlen Peter L, « The remarkably high prevalence of epilepsy and seizure history in fetal alcohol spectrum disorders. », Alcoholism, clinical and experimental research, vol. 34, no 6, , p. 1084-1089 (PMID 20374205).
- , surreyplace.on.ca.
- (en)Institute of Health Economics Alberta Canada, voir page ii - [PDF].
- (en) Fast D K, Conry J et Loock C A, « Identifying fetal alcohol syndrome among youth in the criminal justice system. », Journal of developmental and behavioral pediatrics : JDBP, vol. 20, no 5, , p. 370-372 (PMID 10533996).
- Voir le paragraphe : Victimes d'actes criminels et l'annexe A sur justice.gc.ca.
- (en)FAS Conference in Seattle in September of 1996 http://www.come-over.to/FAS/fasconf.htm
- (en) Baer JS, Sampson PD, Barr HM, Connor PD, Streissguth AP, « A 21-year longitudinal analysis of the effects of prenatal alcohol exposure on young adult drinking », Arch Gen Psychiatry, vol. 60, no 4, , p. 377-385 (PMID 12695315, lire en ligne).
- (en)voir table 4.
- (en), mofas.org.
- (en), ncbi.nlm.nih.gov.
- Matériel à l'attention des médecins de l'Ontario[PDF], sur meilleurdepart.org.
- Louise Loubier-Morin, Enfants de l'alcool, SAFERA, 2004.
- (en), ncbi.nlm.nih.gov.
- Sara A. Stevens, Kelly Nash, Gideon Koren et Joanne Rovet, « Autism characteristics in children with fetal alcohol spectrum disorders », Child Neuropsychology: A Journal on Normal and Abnormal Development in Childhood and Adolescence, vol. 19, no 6, , p. 579–587 (ISSN 1744-4136, PMID 23030694, DOI 10.1080/09297049.2012.727791, lire en ligne)
- safera, « TSAF et autisme: Désordres neurologiques à ne pas confondre! - SAFERA - SAF syndrome d'alcoolisation fœtale Québec TSAF Troubles du spectre de l'alcoolisation foetale », sur www.safera.net (consulté le 10 septembre 2018)
Voir aussi
Articles connexes
- Prévention
- Alcoolisme
- Exposome
Liens externes
- SAFERA, organisme canadien francophone de prévention du syndrome d'alcoolisation fœtale
- SAFFRANCE, réseau de prévention du syndrome d'alcoolisation fœtale
- (en) European FASD Alliance
- CANFASD
- Portail du handicap
- Portail de la médecine
- Portail de l’alimentation et de la gastronomie