Rééducation d'un ligament croisé antérieur opéré
À la suite d'une opération de ligamentoplastie, alors qu'un tendon se trouve transplanté à la place du ligament croisé antérieur, l'articulation du genou nécessite une rééducation post-opératoire. Le chirurgien orthopédiste a la possibilité de prescrire la rééducation d'un ligament croisé antérieur opéré en centre de rééducation à son patient, particulièrement si l'évaluation de la douleur au repos est supérieure à 5/10, si la mobilité en flexion du genou est inférieure à 90° ou en cas d'autre complication.

Prise en charge de la douleur
Une évaluation de la douleur au repos supérieure à 5/10 sur l'E.V.A. (Échelle Visuelle Analogique), principalement sur le site de prélèvement de la greffe[1]. Le genou doit être moins douloureux après 6 semaines[2], et totalement indolore à la fin du 2e mois. Le port d'une attelle de Zimmer empêchant l'extension à -20° et une flexion de genou à +60° est indiquée pour prévenir tout risque d'arrachement du transplant.
Résorption de l'hydarthrose et de l'œdème
Le genou peut paraître gonflé par un œdème ou par une hydarthrose, avec un périmètre rotulien supérieur de 2 cm à celui mesuré du côté sain[3]. Trente à 40 ml d'hydarthrose provoquent une diminution de 13,6 % de la force du quadriceps[4] et jusqu'à 60 % d'inhibition[5], ainsi qu'un déficit de mobilité avec une flexion du genou inférieure à 60°. Après 3 semaines, la flexion active est supérieure à 60°, puis 120° après 6 semaines (ou 45 jours)[2]. À la fin du 2e mois, la mobilité doit être totale (140°), cependant un déficit de 10 à 20° par rapport au côté sain perdure chez 10 % des patients au bout d'un an[6]. Malgré le bas de contention et l'appui progressif en charge, autorisé sous couvert de deux cannes anglaises (béquilles), l'œdème peut se développer. Après 45 jours, le genou devrait être sec et non inflammatoire.
Réponse à une hyperthermie locale
Une température locale supérieure à 38 °C peut indiquer la cryothérapie (Cryo-cuff).
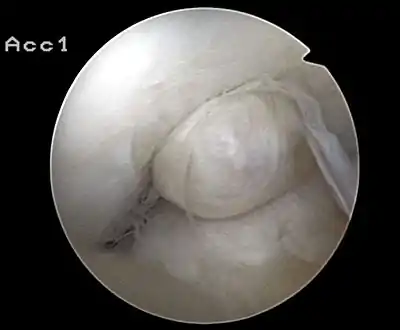
Prise en charge de la sidération du quadriceps
Un muscle quadriceps affaibli, avec une cotation inférieure à 3/5 sur l'échelle de la force musculaire, ne permet pas un verrouillage du genou en station debout, et donc le genou risque de flancher lors de la marche. Le port d'une attelle de Zimmer pendant 6 semaines et l'utilisation de deux cannes anglaises (béquilles) pendant 6 semaines également sont donc indiqués lors de la marche, pour prévenir tout risque de chute. Cette faiblesse du quadriceps crée un déficit d'extension entre 5 et 10° (flexum de genou). Malgré le droit à l'appui en charge progressive sous couvert des cannes, l'œdème peut se majorer, la marche avec cannes doit donc durer de 2 à 6 semaines (45 jours). La durée de mise en charge complète varie selon l'opération chirurgicale[2]. L'orthèse du genou (attelle de Zimmer) pourra être progressivement retirée dès la 3e semaine, et définitivement enlevée la 6e semaine (45e jour). Les aides techniques de marche sont supprimées dès que la force du quadriceps est supérieure ou égale à 3/5, verrouillant le genou.
Un déficit de sensibilité proprioceptive
Un déficit de sensibilité proprioceptive de 15 et 20 degrés par rapport au côté sain (test de Perfetti en flexion à 90°, à 50°, et en extension totale à 0°)[7]. À 3 mois, la restauration n'est toujours pas acquise. À 6 mois, la restitution est acquise à 90° et 0° mais pas encore à 50°. Le bas de contention, un bandage élastique, ou une genouillère améliorent la proprioception[8].
Autres complications
Une cicatrisation ligamentaire fibreuse (« syndrome du cyclope »)[9], une algoneurodystrophie, ou un syndrome rotulien peuvent entraîner une reprise chirurgicale.
Les techniques de rééducation
Les techniques de rééducation après rupture du ligament croisé doivent être douces et prudentes avec en priorité la cicatrisation: trois semaines sont nécessaires à l’obtention de la cicatrisation des tissus et jusqu'à trois mois pour la prise de la greffe osseuse[10].
Massage
Le massage libère les adhérences du tissu cutané fibrosé et permet une meilleure mobilité. Un drainage lymphatique du genou ou une mise en déclive de la jambe, permettent une évacuation de l'œdème. La pressothérapie améliorerait la proprioception.
Cryothérapie
La cryothérapie (Cryo-cuff) à visée antalgique et anti-inflammatoire, réduit l’épanchement de plasma.
Électrostimulation
L'électrothérapie antalgique (TENS) peut soulager la douleur;
L'électrothérapie excitomotrice avec un appareil d'électrostimulation peut lever la sidération du quadriceps, récupérer sa force musculaire de 3 à 5 sur l'échelle de force musculaire et ainsi obtenir un verrouillage du genou pour retirer l'attelle de Zimmer sans risque de flancher. La vibration d’un tendon par infrasons entraîne une sensation d’allongement du muscle correspondant à une illusion du mouvement (dans le sens opposé du mouvement)[7].
Mobilisations
Les mobilisations ou étirements passifs pour acquérir un amplitude du genou à 0° d’extension (lutte contre flexum de genou) et au maximum de 60 à 70°[11] de flexion du genou pendant les trois premières semaines[12]. La mobilisation peut être passive avec un arthro-moteur (Kinetec)[13], ou activo-passive avec une mécanothérapie sans résistance[14], et en posture d'extension du genou sans hyperextension. Trois mois post-opératoires, la mobilité en flexion est à 130°.
 Flexion du genou de 60 à 70°.
Flexion du genou de 60 à 70°. Assis-tailleur à 3 mois.
Assis-tailleur à 3 mois. Arthro-moteur.
Arthro-moteur.
CCF avec flexion limité et sans résistance
Pendant les six premières semaines, la musculation se fera sans charges ni résistances et ni poids. Tous les muscles du membre inférieur seront travaillés en chaîne musculaire cinétique fermée (CCF), et inférieur à 60° de flexion du genou, puis inférieur à 80° de flexion du genou pendant 8 semaines[15]. La CCF évite le tiroir antérieur du tibia et donc la tension du transplant. Les exercices pour renforcer l'extension et le verrouillage du genou feront travailler le quadriceps en isometrique : écrasement d’un coussin sous la cuisse, mobilisation patellaire (rotulienne) en engagement, travail du Muscle vaste médial par écrasement d'un ballon entre les deux genoux pendant 5 secondes, travail du muscle moyen glutéal par étirement d'un élastique, travail du muscle tibial antérieur en relevant les pointes de pied, travail des ischio-jambiers en décubitus ventral et renforcement par irradiations des muscles gâchettes.
 Écrase-ballon.
Écrase-ballon.
Crunch et Sit-up
Dans un crunch, les abdominaux se contractent mais le quadriceps reste au repos laissant les vertèbres lombaires au sol.
Le sit-up fait travailler les abdominaux puis le quadriceps, qui fait décoller les vertébres lombaires ce qui peut entrainer une lombalgie.
.gif) Sit-up.
Sit-up. Sit-up sur ballon.
Sit-up sur ballon.
L'exercice de lunge (fente avant) à 90°, permet la contraction du quadriceps, freinant la flexion et la contraction des ischiojambiers à l'extension du genou.
 Lunge à 90°.
Lunge à 90°. Exercice de « la chaise ».
Exercice de « la chaise ». Exercice de pont avec ballon.
Exercice de pont avec ballon. Exercice de pont en bipodal.
Exercice de pont en bipodal.
En moyenne, la force du quadriceps est supérieure à 50 % à la 4e semaine (28 jours), 60 % entre 30 et 45 jours[13], et supérieure à 80 % à la 8e semaine (2 mois). Après 6 semaines (45 jours), le genou doit avoir une extension complète à 0° sans flexum[2]. Mais le déficit perdure chez 1 à 4 % des patients au bout d'un an. La montée et descente des escaliers avec aide doivent être acquise à la 6e semaine[2] et sans aide après le 3e mois (montée normale d’escaliers).
Aviron et Calf raise
Entre la 6e et la 8e semaine, les muscles fléchisseurs du genou peuvent être renforcé avec l'exercice de l'aviron pour les ischio-jambiers en proximal, et les gastrocnémiens en distal par l'exercice de calf raise (pointe de pied ou littéralement mollet tendu).

 Calf raise (pointe de pied) debout.
Calf raise (pointe de pied) debout. Calf raise (pointe de pied) en position assise.
Calf raise (pointe de pied) en position assise.
CCO avec flexion limité et sans résistance
Les exercices en chaîne cinétique ouverte (CCO) sans résistance peuvent commencer entre la 8e semaine[15] et le 2e mois[16], ainsi que le travail actif en décubitus ventral des ischio-jambiers, et du muscle vaste médial en hyperextension.
Les exercices pour renforcer l'extension et le verrouillage du genou feront travailler le quadriceps, avec du vélo d’appartement (cycloergomètre) sans résistance. Des exercices de leg raise (jambe levée), leg press, step feront travailler le quadriceps et les ischio-jambiers en CCO avec ballon puis sans et toujours sans résistance. Le travail d’extension en actif est stoppé quand l’extension à 0° est acquise.
Leg raise
Le Leg raise se fait en position couché dorsal.
 Leg raise (jambe levée).
Leg raise (jambe levée). Leg raise (jambe levée).
Leg raise (jambe levée). Après 3 mois à 130°.
Après 3 mois à 130°.
Vélo, Stepper
Le pédalo (vélo sans résistance) pourra être commencé dès la 8e semaine. Après le 2e mois, le vélo de route se fera seulement sur du plat (donc sans montée de côte). Les exercices pour renforcer la flexion feront travailler les ischio-jambiers.
 Stepper (sujet féminin blond), Pédalo (sujet féminin brun).
Stepper (sujet féminin blond), Pédalo (sujet féminin brun). Vélo d'appartement.
Vélo d'appartement. Vélo de route.
Vélo de route.
CCF avec résistance et CCO en flexion libre
Les exercices fléchissant le genou à son degré maximal (130°), comme le squat, le deadlift et le sissy squat sont à différer jusqu'au 3e mois.
Squat et Deadlift
 Hack Squat en position debout.
Hack Squat en position debout. Deadlift avec haltère.
Deadlift avec haltère. Squat en appui unipodal.
Squat en appui unipodal.
Sissy squat
 Genoux tendus.
Genoux tendus. Genoux pliés.
Genoux pliés.
Flexion libre
 Après 3 mois à 130° en CCO.
Après 3 mois à 130° en CCO.
CC0 avec résistance
Le CCO contre résistance peut commencer après le 4e mois.
Leg Press
Le Leg Press peut se faire en couché dorsal, incliné ou en assis.
 Genoux fléchis.
Genoux fléchis. Genoux tendus.
Genoux tendus.
Le travail dynamique en puissance maximale (pliométrie) est interdit avant le 6e mois.
Exercice isocinétique
L'exercice isocinétique sur machine isocinétique du quadriceps en leg extension (jambe tendue) et des ischio-jambiers en leg curl (jambe fléchie) sur banc de musculation ou dans une cage de pouliethérapie avec résistance est interdit avant la 6e semaine (45 jours)[17] voir jusqu'au 3e mois[5]. La résistance contre le quadriceps doit être au plus haut (1/3 supérieur si possible pour éviter le tiroir antérieur)[14].
Leg extension et Leg curl (CCO)
Proprioception
Le travail de proprioception, de reprogrammation neuromotrice ou encore d'équilibrioception se fait de l'appui bipodal pour aller progressivement vers l’unipodal pendant 4 mois. La stimulation et le déséquilibre sont réalisés au niveau du genou, du bassin et des épaules. La proprioception peut se faire sur différents plans stables et plats, en CCO (chaîne cinétique ouverte), et en statique (step). Une plate-forme stabilométrique[18] (exemple: Wii Balance Board, Biorescue[19], Satel[20], ...) permet de stimuler les capteurs proprioceptifs. Une plate-forme vibrante comme la Power-Plate provoque une rapide contraction involontaire et le relâchement du muscle.
Proprioception en statique
 Exercice de fente avant.
Exercice de fente avant. La console Wii Fit avec sa Wii Balance Board.
La console Wii Fit avec sa Wii Balance Board.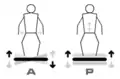 Plate-forme A et P, A: Oscillante (Alternatives), P: Vibrante (Parallèles)
Plate-forme A et P, A: Oscillante (Alternatives), P: Vibrante (Parallèles) Step latéralement et en avant.
Step latéralement et en avant.
La marche est réalisée sur terrain plat, sans et avec obstacles, puis en terrain accidenté. Le tapis roulant peut être repris entre la 6e (45 jours) et la 8e semaine. La montée et descente des escaliers avec aide (rampe) doit être acquise à la 6e semaine[2]. Les escaliers se feront avec une inclinaison du tronc vers l'avant, qui tire les ischio-jambiers, et le grand fessier, et détend le quadriceps, dont le droit fémoral (droit antérieur), ce qui empêche le tiroir antérieur du tibia et donc protège le transplant. La montée et descente normale sans aide des escaliers ne se fera qu'après le 3e mois[21]. La marche en montagne ne sera reprise qu'après le 3e mois, sous couvert de chaussures adaptées et pour une durée limitée à 30 minutes[16]. La proprioception peut se faire sur différents plans inclinés mais stables. Tous exercices en appui unipodal sont à différer après le 3e mois. Leur application plus précoce entraînerait un étirement du transplant, avec une déformation préjudiciable à l’avenir[22]. Tout travail avec changements de direction est interdit avant le 4e mois : exercices avec plan instable et oscillant (plateau de Freeman), trampoline, balancelle et plate-forme mobile (Huber Motion Lab, Biodex Balance System SD)[23]. Aussi le footing en terrain plat, souple et non accidenté ne peut être repris qu'à partir du 5e mois. Les sports de pivot, où le genou doit pivoter (tennis, surf, basket-ball, ski, football, etc.), et de contact (combat), sont interdits avant le 6e mois. Au 6e mois, les exercices de saut sont autorisés[24]. Les sports en pivot sont repris progressivement sur 6 mois à 1 an, en commençant par des sports en ligne au cours desquels le genou travaille dans l’axe (vélo, step, footing avec accélérations, etc.) puis du sport antérieur à l’entraînement et enfin en compétition au 8e mois[14], et si le genou est sec, indolore et plie de 0 à 140°[15]. La guérison complète du LCA n'est terminée qu'au bout d'un an[25]. Une reprise sportive trop précoce et trop intensive avec retour à la compétition est génératrice de tensions importantes sur le transplant, et n'est pas conseillée pour la survie à long terme de l’état ménisco-cartilagineux du genou[21].
Proprioception en dynamique
Balnéothérapie
La natation libre est possible dès l'ablation des fils au 10e jour. Le crawl et le dos crawlé sont interdits avant la 6e semaine (45 jours), la brasse est à éviter jusqu'au 3e mois[14]. L'usage de palmes est interdit avant le 4e mois.
Éducation thérapeutique du patient
L'E.T.P. (Éducation thérapeutique du patient) pour les gestes interdits et l'utilisation des aides techniques permettant de compenser les interdictions :
- soulever la jambe tendue contre la pesanteur, ou tout autre travail actif en chaîne ouverte du quadriceps et des ischio-jambiers ;
- s'accroupir ou se mettre en recurvatum de genou (hyper extension).
La conduite automobile, comme toute autre activité de la vie quotidienne, est autorisée après six semaines[2].
La reprise du travail est possible dans les cinq à six semaines qui suivent l’intervention si le patient travaille dans un bureau. Si son métier lui demande des efforts physiques, surtout s'il s’agit de travaux de force, il faut attendre au moins deux mois avant de reprendre une activité professionnelle. Si le sujet est un sportif professionnel, il faut au moins attendre six mois avant de reprendre.
Notes et références
- Savalli L., Rééducation et devenir du sportif après rupture du tendon rotulien opéré, J. Traumatol Sport, 2001;18(1):27-34
- Rousseau B., Rééducation après reconstruction du ligament croisé antérieur : kinésithérapie de proximité ou centre de rééducation ?, Rev. Chir. Orthop. 2001;(87):229-36
- Puig et al. Complications rencontrées dans les suites des ligamentoplasties du LCA, Montpellier: Sauramps Médical; 2003. p. 75-9.
- (en) Fahrer H. et al. Knee effusion and reflex inhibition of the quadriceps, J. Bone Joint Surg [Br] 1988;70B(4):635-8.
- Gal C., Rééducation après ligamentoplastie du LCAE : bases scientifiques, Kinésither. Sci. 1999;(388):7-20.
- (en) Denis et al. Effectiveness of continuous passive motion and conventional physical therapy after total knee arthroplasty, Phys. Ther. 2006;86(2):174-85.
- Kerkour K, Reconstruction du ligament croisé antérieur (LCA) : répercussions du choix du greffon sur la sensibilité proprioceptive du genou, Ann. Kinésither. 2003;(13):19-24.
- (en) Fremerey RW et al. Proprioception after rehabilitation and reconstruction in knees with deficiency of the anterior cruciate ligament, J Bone Joint Surg [Br] 2000;82B(6):801-6.
- [vidéo] Arthroscopie commentée et exérèse d'un nodule cicatriciel fibreux (« syndrome du cyclope »). sur Dailymotion
- [PDF] Critères de suivi en rééducation et d'orientation en ambulatoire ou en SSR : après ligamentoplastie du croisé antérieur du genou, Saint-Denis La Plaine (France), HAS, coll. « Recommandantions / Recommandations professionnelles », , 17 p. (lire en ligne [PDF])
- [PDF] Consensus sur la rééducation du genou après ligamentoplastie du Croisé antérieur, Montpellier, Association des Médecins Physiques du Languedoc-Roussillon, , 5 p. (lire en ligne [PDF]), [Consensus sur la rééducation du genou après ligamentoplastie du croisé antérieur] Consensus obtenu à partir de plus de 30 protocoles de rééducation établis par des établissements de rééducation ou des chirurgiens orthopédistes, des données de la Haute Autorité de Santé, des confrontations entre professionnels au Centre Maguelone de Castelnau-le-lez le 20 novembre 2004 et dans le cadre des 23es Entretiens de Médecine physique et de réadaptation, Montpellier, le 2 mars 2005.
- (en) Beynnon BD et al. Rehabilitation after anterior cruciate ligament reconstruction, Am J Sports Med 2005;33(3):347-59.
- (en) Manal TJ et al. Practice guidelines for anterior cruciate ligament rehabilitation, Oper. Tech. Orthop. 1996;6(3):190-6.
- Mathieu Claes, Kinésithérapie en traumatologie, fascicule 1, 2004, p.20
- Salvator-Vitwoet et al. Évolution de la conduite à tenir en rééducation après chirurgie du LCA, In: Heuleu JN, Christel P, ed. LCA/LCP, Montpellier: Sauramps Médical; 2003. p. 53-74.
- Chambon X. et al. Programme de rééducation après ligamentoplastie du genou, J Traumatol Sport 2003;20(3):167-73.
- Cullin H. et al. Proposition de protocole de masso-kinésithérapie après ligamentoplastie isolée du LCPI et début d'évaluation, Kinesithér. Sci. 2006;(469):5-20.
- http://www.posturologie.com/exper_globale.html
- http://www.rmingenierie.net/wp-content/uploads/2011/08/Documentation_BioRescue1.pdf
- http://www.satel-posture.com/attachments/074_13%20-%20Rod%20and%20Frame%20Test.pdf
- Chatrenet Y., La place de la chaîne cinétique fermée dans la rééducation des ligamentoplasties LCA : attention au maillon faible, Ann. Kinésither. 2003;(13):16-9.
- (en) Mikkelsen C et al. Kinetic chain alone compared to combined open and closed kinetic chain exercises for quadriceps strengthening after anterior cruciate ligament reconstruction with respect to return to sports, Knee Surg. Sports Traumatol. Arthrosc. 2000;8(6):337-42.
- [PDF] Jérôme Bottois et Jocelyne Rolland, « Renforcement musculaire sur plate-forme : gadget ou innovation ? », Kinésithérapie Scientifique, no 481, , p. 79-80 (lire en ligne)
- (en) J. Kvist, « Rehabilitation following anterior cruciate ligament injury: current recommendations for sports participation. », Sports Med, vol. 34, , p. 269–280 (PMID 15049718)
- (de) M. B. Gothner, Der Einfluss der Ruptur des vorderen Kreuzbandes auf die RHCL. Dissertation, Universität Ulm, 2006.
Voir aussi
- Portail de la musculation
- Portail de la médecine





.jpg.webp)