Immunité grégaire
L'immunité grégaire (ou immunité de communauté) est le phénomène par lequel la propagation d'une maladie contagieuse peut être enrayée dans une population si un certain pourcentage des individus sont immunisés, par exemple par vaccination[1].
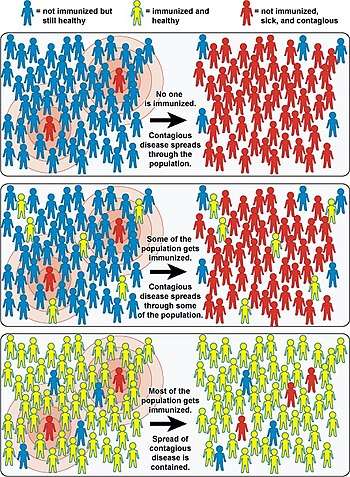
En effet, plus le taux de personnes immunisées augmente et plus le risque pour une personne non-immunisée de rencontrer un malade et d'attraper sa maladie diminuent. Au-dessus d'un certain seuil, il devient impossible pour la maladie de se maintenir dans la population et elle finit par disparaître. Ce seuil dépend, entre autres, de la contagiosité de la maladie. Ainsi au cours du XXe siècle, la vaccination de masse contre la variole a permis d'atteindre son seuil d'immunité grégaire (situé aux environs de 85 %) et donc d'éliminer totalement cette pandémie qui faisait alors plusieurs dizaines de millions de morts par an dans le monde[2].
Mécanismes
La vaccination agit comme une sorte de pare-feu, ralentissant ou empêchant la transmission de la maladie au sein d'une population[3]. Les individus non vaccinés sont indirectement protégés par les individus vaccinés, car ces derniers ont moins de chances de contracter et de transmettre la maladie[2]. C'est pourquoi une politique de santé publique d'immunité grégaire peut être utilisée pour réduire la propagation d'une maladie, et protéger ainsi un sous groupe vulnérable car non vacciné. Pour que cette méthode soit effective, seul un petit groupe de la population peut être laissé sans vaccin. Il est donc préférable de ne pas vacciner uniquement les individus qui ne le peuvent pas à cause d'une condition médicale, comme une immunodéficience acquise, ou les personnes victimes d'allergies.
L'immunité grégaire ne s'applique généralement qu'aux maladies contagieuses. Elle ne s'applique pas à des maladies telles que le tétanos (qui est infectieuse mais non contagieuse), où le vaccin ne protège que la personne vaccinée[4]. L'immunité grégaire ne doit pas être confondue avec l'immunité de contact, un concept voisin qui explique qu'un individu vacciné peut transmettre le vaccin à un autre individu à travers un simple contact.
| Maladie | Transmission | R0 | Palier d'immunité grégaire |
|---|---|---|---|
| Diphtérie | Salive | 6–7 | 85 % |
| Rougeole | Voie aérienne | 12–18 | 83–94 % |
| Oreillons | Gouttes de salive | 4–7 | 75–86 % |
| Coqueluche | Gouttes de salive | 12–17 | 92–94 % |
| Polio | Voie fécale-orale | 5–7 | 80–86 % |
| Rubéole | Gouttes de salive | 5–7 | 83–85 % |
| Variole | Contact social | 6–7 | 83–85 % |
| [5] - R0 est le nombre basique de reproduction, ou le nombre moyen de cas d'infection secondaire produits par un seul cas au sein d'une population non vaccinée. | |||
La proportion d'individus immunisés dans une population au-delà de laquelle une maladie ne peux plus persister s'appelle le « palier d'immunité grégaire ». Sa valeur varie avec la virulence d'une maladie, l'efficacité d'un vaccin et la paramètre de contact pour une population donnée[3]. Aucun vaccin n'offre une protection complète, mais la propagation d'une maladie est beaucoup plus importante parmi les individus non vaccinés[6]. L'objectif général des politiques de santé publique est d'établir l'immunité grégaire au sein des populations. Des complications apparaissent lorsque les campagnes de vaccination ne sont pas possibles, ou lorsque les vaccins sont rejetés par une partie de la population. Depuis 2009, l'immunité grégaire est compromise dans certaines zones. Des maladies évitables par la vaccination, dont la coqueluche, les oreillons et la rougeole, y ont refait leur apparition en partie à cause du refus des parents de vacciner leurs enfants[7],[8],[9].
Un rapport du Centre pour le contrôle et la prévention des maladies (CDC) a analysé le taux d'hospitalisation pour la gastroentérite aux États-Unis avant et après l'introduction du programme de vaccination infantile contre le rotavirus en 2006. L'analyse montre non seulement que le taux d'hospitalisation chez les enfants a été grandement réduit, mais les adolescents et les adultes, qui ne sont généralement pas vaccinés contre le rotavirus, ont également été moins hospitalisés. Depuis que le vaccin contre le rotavirus a été introduit, le taux d'hospitalisation due au rotavirus chez les enfants de moins de cinq ans a décru de 80 %, chez les enfants de 5 à 14 ans il a décru de 70 %, et chez les personnes âgées de plus de 65 ans il a décru de 14 %. Le déclin du taux d'hospitalisation chez les personnes âgées de 14 à 65 ans se trouve quelque part entre ces chiffres. Ce rapport démontre que l'immunité grégaire provoquée par le programme de vaccination des enfants contre le rotavirus profite au reste de la population[10],[11].
Transmission dans les populations mélangées et dans les réseaux sociaux
Le modèle mathématique standard de modélisation des maladie infectieuse s'applique seulement aux populations mélangées, au sein desquelles chaque individu infecté est capable de transmettre la maladie à n'importe quel individu, quels que soient son origine sociale, ou son lieu d'habitation. Plus spécifiquement, la relation entre le nombre basique de reproduction R0 et le palier d'immunité grégaire repose sur un calcul qui est seulement valide dans une population bien mélangée. Les relations au sein de véritables populations importantes, en revanche, sont mieux décrites par des réseaux sociaux, dans lesquels la maladie ne peut seulement se transmettre qu'entre pairs et voisins. La forme d'un réseau social peut altérer le niveau de vaccination requis pour atteindre l'immunité grégaire[12],[13]. Les réseaux sociaux ont un palier d'immunité grégaire plus bas. Chez les humains, la perception de cet élément peut entrainer un refus de vaccination, rendant l'immunité grégaire plus fragile[14].
Notes et références
- (en) John TJ, Samuel R, « Herd immunity and herd effect: new insights and definitions », Eur J Epidemiol, vol. 16, no 7, , p. 601–6. (PMID 11078115, DOI 10.1023/A:1007626510002)
- (en) « History and Epidemiology of Global Smallpox Eradication » extrait de la formation Smallpox: Disease, Prevention, and Intervention, The CDC and the World Health Organization, diapos 16-17.
- (en) Fine P, « Herd immunity: history, theory, practice », Epidemiol Rev, vol. 15, no 2, , p. 265–302 (PMID 8174658)
- (en) Fair E, Murphy T, Golaz A, Wharton M, « Philosophic objection to vaccination as a risk for tetanus among children younger than 15 years », Pediatrics, vol. 109, no 1, , E2 (PMID 11773570, DOI 10.1542/peds.109.1.e2, lire en ligne)
- R
- (en) Jamison DT, Breman JG, Measham AR, Priorities in Health: Disease Control Priorities Companion Volume, World Bank Publications, (ISBN 0-8213-6260-7), p. Chapter 4: Cost-Effective Strategies for the Excess Burden of Disease in Developing Countries
Section: Vaccine-preventable Diseases - (en) Glanz JM, McClure DL, Magid DJ et al., « Parental refusal of pertussis vaccination is associated with an increased risk of pertussis infection in children », Pediatrics, vol. 123, no 6, , p. 1446–51 (PMID 19482753, DOI 10.1542/peds.2008-2150, lire en ligne)
- (en) Gupta RK, Best J, MacMahon E, « Mumps and the UK epidemic 2005 », BMJ (Clinical Research Ed.), vol. 330, no 7500, , p. 1132–5. (PMID 15891229, PMCID PMC557899, DOI 10.1136/bmj.330.7500.1132)
- (en) Salathé M, Bonhoeffer S, « The effect of opinion clustering on disease outbreaks », J R Soc Interface, vol. 5, no 29, , p. 1505–8. (PMID 18713723, PMCID PMC2607358, DOI 10.1098/rsif.2008.0271)
- (en) Knox, Richard, « Vaccinating Babies For Rotavirus Protects The Whole Family », sur www.npr.org, (consulté le 3 septembre 2013)
- (en) Paul Gastanaduy, Aaron Cums, Umesh Parashar et Ben Lopman, « Gastroenteritis Hospitalizations in Older Children and Adults in the United Sates Before and After Implementation of Infant Rotavirus Vaccination », The Journal of the American Medical Association, vol. 310, no 8, , p. 851–853. (DOI 10.1001/jama.2013.170800)
- Fu F., Rosenbloom D. I., Wang L., Nowak M. A., « Imitation dynamics of vaccination behaviour on social networks », Proceedings of the Royal Society B, vol. 278, no 1702, , p. 42–49 (PMID 20667876, PMCID 2992723, DOI 10.1098/rspb.2010.1107, lire en ligne)
- Perisic A., Bauch C. T., « Social contact networks and disease eradicability under voluntary vaccination », PLoS Computational Biology, vol. 5, no 2, , e1000280 (PMID 19197342, PMCID 2625434, DOI 10.1371/journal.pcbi.1000280, lire en ligne)
- « Vaccine vacuum », Harvard Gazette,
Liens externes
- (en) Herd immunity lecture (diaporama)
- (en) Mathematical epidemiology information
- (en) Changes In Population Parameters On The Herd Immunity Threshold [XML]
- (en) A visual simulation of herd immunity écrit par Shane Killian et modifié par Robert Webb
- Portail de la médecine
- Portail des probabilités et de la statistique