Entérocolite nécrosante
Une entérocolite nécrosante (ou entérocolite nécrosante néonatale ou ENN) rassemble ulcérations et nécroses étendues de l'iléon et du côlon chez un nouveau-né, le plus souvent prématuré et de petit poids à la naissance.
Pour les articles homonymes, voir ENN.
| Spécialité | Pédiatrie, gastro-entérologie et néonatalogie |
|---|
| CIM-10 | P77 |
|---|---|
| CIM-9 | 777.5 |
| DiseasesDB | 31774 |
| MedlinePlus | 001148 |
| eMedicine | 977956 et 411616 |
| eMedicine | ped/2981 radio/469 |
| MeSH | D020345 |
![]() Mise en garde médicale
Mise en garde médicale
Une maladie similaire est rencontrée chez les patients neutropéniques atteints d'un cancer[1]. Il s'agit d'une urgence médico-chirurgicale.
Historique
Les premières descriptions de l'entérocolite ulcéro-nécrosante (ECUN) sont attribuées au Dr Charles-Michel Billard à Paris en 1825[2] et au Dr Alois Bednar à Vienne en 1850[3],[4]. Puisque les cas étaient souvent groupés, parmi des enfants hospitalisés, l'hypothèse d'une infection nosocomiale a longtemps été retenue[3],[5]. Ce sont Kurt Schmidt et Karl Quaiser qui emploient la première fois les termes « enterocolitis ulcerosa necroticans » en 1952 à Graz[6]. En 1964 est présentée à Paris puis publiée aux États-Unis une revue de cas sur dix années par une équipe new-yorkaise de pédiatres, radiologues et anatomopathologistes rassemblant le tableau radio- et anatomoclinique[7]. Au cours des années 1970 sont établies des classifications cliniques et des recommandations pour la prise en charge chirurgicale de cette affection[8],[9]. Malgré de nombreuses descriptions colligées depuis, l'étiologie, la pathogenèse, le diagnostic, le traitement précoce et la prévention restent à l'étude[6],[10].
Épidémiologie
L'entérocolite nécrosante néonatale (ENN) n'apparaît en général qu'à la 2e ou 3e semaine de vie extra-utérine ; elle représenterait 8 à 12 % des infections néonatales, chez des enfants dont le poids de naissance est inférieur à 1 500 g[5]. Parfois l'ENN survient chez des enfants nés à terme ou quasi, ces rares cas représentent 7 à 15 % du total des cas d'entérocolite nécrosante[10]. L'âge de survenue de l'ENN est inversement proportionnel au terme de la grossesse : plus le nouveau-né est prématuré, plus l'entérocolite nécrosante peut survenir tard dans sa vie extra-utérine. Le pic de prévalence est observé pour des enfants nés vers 29 ou 31 semaines d'aménorrhée[10].
Sur les périodes 1999-2001, 2003-2007 mais aussi 2005-2006, et ce parmi des cohortes de plusieurs milliers d'enfants de bas poids à la naissance, la prévalence est estimée dans les centres pédiatriques américains de 7 à 11 %. Elle serait plus basse en Europe et au Canada : une étude suédoise l'estime à 5,8 % parmi une cohorte de 638 nouveau-nés, en Suisse elle ne s'élèverait pas à plus de 3-4 %[10].
Les facteurs de risque d'entérocolite nécrosante sont[5] :
- la prématurité ;
- l'ischémie intestinale ;
- l'asphyxie néonatale ;
- une maladie cardiaque néonatale ;
- une alimentation orale précoce ;
- la mise en place d'un cathéter ombilical ;
- la pullulation bactérienne.
L'entérocolite nécrosante est relativement plus fréquente chez les enfants noirs, également répartie parmi filles et garçons. Dans sa forme classique l'ENN atteint ainsi des prématurés de petit poids de naissance, à leur 3e-4e semaine de vie extra-utérine, souvent groupés, suggérant une cause infectieuse[6]. Elle concerne 2 à 5 % des bébés admis en service de réanimation néonatale et soins intensifs[10].
Le taux de létalité s'élève de 20-40 %, pour les cas sensibles au traitement, à 100 % dans les cas échappant aux soins[10].
Physiopathologie


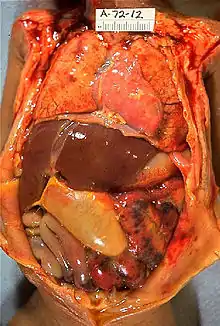
Mal expliquée, l'entérocolite est probablement multifactorielle. Quels que soient les facteurs déclenchants, tout tend à l'inflammation des tissus de l'appareil digestif, à la libération de médiateurs de l'inflammation et à la régulation négative des facteurs de croissance cellulaire, concourant ainsi aux lésions intestinales[6].
L'entérocolite ulcéronécrosante du nouveau-né a parfois été reliée à de bas scores d'Apgar, des cathétérisations ombilicales, des épisodes d'apnée, le syndrome de détresse respiratoire aiguë, une anémie, une hypothermie, des événements hypoxo-ischémiants (asphyxie périnatale, persistance du canal artériel, détresse respiratoire, retard de croissance intra-utérin, exsanguino-transfusion)[11], des transfusions sanguines, l'hypotension et l'utilisation de médicaments vasoactifs tels que l'indométacine et autres vasopresseurs, sans que les études de cohorte du XXIe siècle ne puissent appuyer ces hypothèses passées[10]. Ce sont les interactions entre le substrat lacté, les microbes et le système immunitaire immature de l'hôte qui sont explorées[10] :
- alimentation du nouveau-né :
- alimentation agressive,
- formule de la nutrition,
- système cardiovasculaire :
- cardiopathie congénitale,
- persistance du canal artériel,
- immaturité :
- digestion, absorption et motilité intestinale immatures,
- système immunitaire immature,
- barrière épithéliale intestinale immature,
- microbiome :
- dysbiose,
- transduction anormale du signal,
- espèces réactives à l'oxygène.
Diagnostic
Signes fonctionnels et cliniques
Le tableau clinique d'une entérocolite nécrosante du nouveau-né (ENN) peut s'installer progressivement ou s'imposer de façon fulminante, choquant l'enfant en quelques heures[10] :
- intolérance alimentaire : résidus gastriques préprandiaux, vomissements, distension abdominale ;
- et sang dans les selles (hématochézie).
Moins fréquemment l'estomac est aussi concerné : cela peut se signaler par des vomissements sanglants, des résidus sanglants. À un stade avancé l'abdomen paraît luisant, distendu et érythémateux. Le plus souvent le nouveau-né se positionne spontanément tel une grenouille, pour son confort ; il est hyporéactif. À la palpation douce, l'abdomen semble ferme, tendu et sensible. Une perforation intestinale peut occasionner une apparence cyanosée ou décolorée de l'abdomen : un nouveau-né à l'abdomen bleuté à la suite d'une perforation intestinale ne peut être distingué de celui qui souffre d'entérocolite nécrosante. Chez un garçon, la cyanose ou l'érythème peut s'étendre au scrotum, en cas de hernie. Sensibilité et défense de l'abdomen ne sont manifestes que tardivement dans l'ENN de grands prématurés : le diagnostic nécessite une connaissance détaillée de l'état clinique de base du petit patient. Des résidus gastriques bilieux peuvent être normaux avant que la motilité intestinale mûrisse à la suite d'une nutrition entérale progressive. Les signes généraux, en cas d'ENN, rassemblent potentiellement léthargie, hypotension, hypoperfusion, accès plus nombreux d'apnées-brachychardie, détérioration de la fonction respiratoire, labilité de la température corporelle, tachycardie, hyperglycémie, ou hypoglycémie[10].
Analyses de sang
Les analyses du ionogramme sanguin et de l'hémogramme montrent une anémie, une immaturité de la lignée neutrophile — un « décalage à gauche » des neutrophiles —, une thrombocytopénie, une acidose métabolique et une hyponatrémie[10].
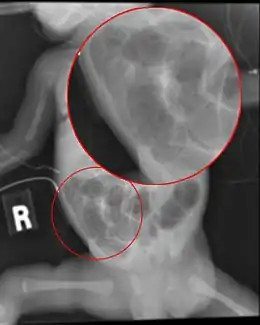
Imagerie médicale
Les radiographies de l'abdomen sans préparation montrent les signes d'iléus, de distension intestinale, de pneumatose intestinale et, ou portale — avec des clartés gazeuses soulignant les silhouettes du foie et, ou de la rate[10] — voire un pneumopéritoine[11]. Les critères radiocliniques de gravité suivants ont été établis au cours des années 1970 :
| Stade | Signes généraux | Signes intestinaux | Signes radiologiques | |
|---|---|---|---|---|
| ENN douteuse | Ia : suspectée | * apathie ou agitation ; * apnées-brachycardies ; * dysrégulation thermique ; ± CRP | * volumes des résidus gastriques ; * vomissements ; * météorisme abdominal indolore et non silencieux ; ± modification des selles, pas de sang macroscopique | Aspect normal ou dilatation des anses intestinales, iléus modéré (anse fixée) |
| " | Ib : douteuse | idem ci-dessus | idem ci-dessus + sang rouge dans les selles | idem ci-dessus |
| ENN prouvée | II : de gravité faible à moyenne | idem ci-dessus ; ± acidose métabolique ; ± thrombopénie | idem ci-dessus ; + météorisme silencieux ; ± résidus verts ; ± défense ; ± plastron FID ; ± paroi inflammatoire | * Dilatation intestinale ; + pneumatose intestinale et, ou portale ; ± épanchement péritonéal |
| " | III : grave | idem ci-dessus ; ± hypotension, oligurie, troubles hydro-électrolytiques ; ± acidose mixte ; ± neutropénie ; ± CIVD ; ± SDRA | idem ci-dessus ; + météorisme volumineux, douloureux avec contracture | idem ci-dessus ; ± pneumopéritoine de la grande cavité ou localisée ; ± épanchement péritonéal franc |
Alors que l'échographie n'est pas utilisée pour le suivi de routine, elle permet cependant d'évaluer l'épanchement péritonéal, l'épaisseur des parois intestinales et leur perfusion[12].
Prise en charge
En cas d'entérocolite nécrosante suspectée (anses dilatées et figées et parois épaissies), le nourrisson est mis à jeun en attendant la confirmation de la maladie. Cette dernière est traitée par une antibiothérapie à base de ceftazidime, vancomycine voire métronidazole[réf. souhaitée] ;
Les entérocolites nécrosantes compliquées (péritonite ou pneumopéritoine), on recourt à une chirurgie où la nécessité de réséquer la valve iléo-cæcale se présente souvent, avec troubles du transit en post-opératoire. Ce cas de figure est malheureusement retrouvé dans 30-40 %[réf. souhaitée].
Prévention
Une bonne hygiène, en particulier des mains, reste indispensable[13].
L'utilisation de probiotiques semble intéressant chez le grand prématuré[14].
La lactoferrine en supplémentation s'avère décevant[15], ainsi que l'emploi d'immunoglobulines contre le staphylocoque[16].
Notes et références
- (en) Matsunaga H, Shida D1, Kamesaki M, Hamabe Y, « Acute necrotizing colitis due to sigmoid colon cancer », World J Surg Oncol, no 12, , p. 19. (PMID 24460766, PMCID PMC3906958, DOI 10.1186/1477-7819-12-19, lire en ligne [html])
- Billard 1825.
- (en) Michael Obladen, « Necrotizing enterocolitis--150 years of fruitless search for the cause », Neonatology, vol. 96, no 4, , p. 203-10. (PMID 19407465, DOI 10.1159/000215590)
- (en) « Notice biographique au sujet d'Alois Bednar », sur Who Named It?
- K. Pósfay Barbe, K. Mühlemann et D. Pittet, « Une infection nosocomiale néonatale : l'entérocolite nécrosante », Swiss-NOSO ; Infections nosocomiales et hygiène hospitalière : aspects actuels, vol. 8, no 1, (lire en ligne)
- Parravicini et Fromm 2010.
- (en) Walter E. Berdon, Herman Grossman, David H. Baker, Abraham Mizrahi, Olive Barlow & William A. Blanc, « Necrotizing enterocolitis in the premature infant », Radiology, vol. 83, no 5, , p. 879-87. (PMID 14229131, DOI 10.1148/83.5.879, résumé)
- (en) Robert James Touloukian, « Neonatal necrotizing enterocolitis: an update on etiology, diagnosis, and treatment », Surg Clin North Am, vol. 56, no 2, , p. 281-98. (PMID 1265596)
- (en) Bell MJ, Ternberg JL, Feigin RD, Keating JP, Marshall R, Barton L, Brotherton T, « Neonatal necrotizing enterocolitis. Therapeutic decisions based upon clinical staging », Ann Surg, vol. 187, no 1, , p. 1-7. (PMID 413500, PMCID PMC1396409, résumé, lire en ligne [PDF])
- (en) Sharma R, Hudak ML, « A clinical perspective of necrotizing enterocolitis: past, present, and future », Clin Perinatol, vol. 40, no 1, , p. 27-51. (PMID 23415262, PMCID PMC3575605, DOI 10.1016/j.clp.2012.12.012)
- Baudon J, Gold F, Lebas F, Duscrocq S. & Mucignat V, « Prise en charge ambulatoire secondaire de l'entérocolite ulcéro-nécrosante », sur www.lesjta.com, (consulté le )
- (en) Epelman M, Daneman A, Navarro OM, Morag I, Moore AM, Kim JH, Faingold R, Taylor G, Gerstle JT, « Necrotizing enterocolitis: review of state-of-the-art imaging findings with pathologic correlation », Radiographics, vol. 27, no 2, , p. 285-305. (PMID 17374854, DOI 10.1148/rg.272055098, lire en ligne [html])
- Pammi M, Weisman LE, Late-onset sepsis in preterm infants: update on strategies for therapy and prevention, Expert review of anti-infective therapy, 2015;13:487-504
- AlFaleh K, Anabrees J, Probiotics for prevention of necrotizing enterocolitis in preterm infants, Cochrane Database Syst Rev, 2014;4:CD005496.
- ELFIN Trial Investigators Group, Enteral lactoferrin supplementation for very preterm infants: a randomised controlled trial, Lancet, 2019;393:423-433
- Shah PS, Kaufman DA, Antistaphylococcal immunoglobulins to prevent staphylococcal infection in very low birth weight infants, Cochrane Database Syst Rev, 2009;2:CD006449
Voir aussi
Articles connexes
Bibliographie
![]() : document utilisé comme source pour la rédaction de cet article.
: document utilisé comme source pour la rédaction de cet article.
- C Billard (Ouvrage couronné par l'Athénée de médecine de Paris), De la membrane muqueuse gastro-intestinale, dans l'état sain et dans l'état inflammatoire : recherches d'anatomie pathologique sur les différents aspects sains et morbides que peuvent présenter l'estomac et les intestins, Paris, Gabon et Cie, libraires, , 565 p. (OCLC 3766371, lire en ligne)

- (en) Elvira Parravicini et Federica Fromm, « Necrotizing Enterocolitis », dans Giuseppe Buonocore, Rodolfo Bracci, Michael Weindling, Neonatology: a practical approach to neonatal management, Milan ; Londres, Springer, , 1 350 p. (OCLC 495780922, lire en ligne), p. 724-730

Liens externes
- (en) L'entérocolite nécrosante sur RadioPædia.org
- Page spécifique sur Orphanet
- Portail de la médecine