Lymphocytome
Le vocable médical lymphocytome désigne plusieurs pseudo-lymphomes non épidermotropes.
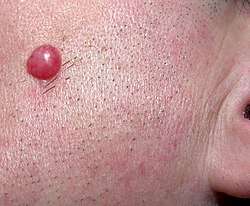
Ils se présentent comme des gonflements dus à un infiltrat de lymphocytes (d'où leur nom), prenant la forme de nodules ou granulome plus ou moins épais (jusqu'à quelques millimètres) et larges (plus d'un centimètre parfois), généralement rouges ou brunâtres, indolores.
Ils sont plus souvent situés sur le visage et notamment sur l'oreille, mais apparaissent aussi sur le thorax avec parfois un aspect tumoral, lupoïde à la vitro-pression.
Synonymes
Le lymphocytome est également appelé : hyperplasie lymphoide reactive, ou pseudolymphome.
Gravité, pronostic
Leurs caractéristiques histologiques et cliniques peuvent parfois les faire confondre avec un lymphome malin, mais ils s'en distinguent par une infiltration bénigne de lymphocytes B (polyclonaux) (pouvant être mis en évidence par une étude phénotypique de l'infiltrat).
Les lymphocytomes cutanés bénins disparaissent la plupart du temps spontanément, après quelques jours ou en quelques semaines.
Très rarement, un Lymphocytome cutané évolue vers un lymphome.
Cause, origine
Souvent la cause reste inconnue.
Un lymphocytome est une réaction inflammatoire qui peut faire suite à
- un petit traumatisme physique (piqure, lésion de la peau…) ;
- une vaccination ;
- une infection ; Ce peut être par exemple l'une des manifestations cutanées d'une maladie de lyme (voir ci-dessous), maladie qui peut alors être confirmée par l'analyse d'une biopsie du Lymphocytome ;
Le cas particulier de la maladie de Lyme
Cette maladie induite par un groupe de bactéries spirochètes (borrélies) lorsqu'elles sont inoculée dans l'organisme par une morsure de tique infectée. C'est une maladie émergente ou en forte croissance depuis les années 1980.
La maladie de Lyme présente de nombreux symptômes, souvent non spécifiques et non systématiques. Les symptômes cutanés sont appelés « dermato-borrélioses ».
Parmi ces symptômes un Lymphocytome cutané réputé bénin dit " lymphocytome borrélien" peut apparaître lors de l'infection.
Aspect : Il se présente en une ou plusieurs lésions. Il peut former un granulome borrélien (plus ou moins étalé) ayant l'apparence d'un nodule rouge à violacé ou brun, avec à maturité une sensation de chaud et/ou de douleur à la pression.
Chaque lymphocytome mesurent de quelques mm à 1 voire 2 cm de diamètre (notamment sur le lobe de l'oreille).
Taux de prévalence : il est mal connu, d'une part car c'est un symptôme méconnu de la maladie et d'autre part parce qu'il varie selon les régions (en fonction de la souches dominante de borrélie). En effet, plusieurs groupes biogéographiques de borrélies provoquent des symptômes différents (plutôt neurologique, ou plutôt dermatologiques), ce qui explique que les symptômes et la sensibilité de certains tests diffèrent en Amérique du Nord et en Europe.
En Europe du Nord, un Lymphocytome cutané borrélien serait présent dans environ 15 % des cas étudiés, généralement sous forme d'un petit nodule cutané violacé, d’allure lupoïde. Il est présent en une ou plusieurs lésions, le plus souvent sur le lobe ou le pavillon de l’oreille mais aussi parfois sur le thorax, éventuellement l'aréole du sein[2],[3] ou le scrotum[4].
Selon Maraspin (2002), au stade II de la maladie, il serait présent dans 1 % des cas seulement des borrélioses de Lyme diagnostiquées à ce stade de la maladie (stade dit « disséminé précoce ») [1],[5]. le « lymphocytome borrélien (LB) » peut apparaître durant les phases de « dissémination hématogène de la bactérie ».
Il abrite une prolifération polyclonale de lymphocytes B et on peut y trouver des borrélies.
Le nodule est arrondi et ferme, ou parfois forme une « plaque rouge ou brunâtre à violacée (qui se développe chez les enfants de moins de 12 ans au niveau du lobe de l’oreille et chez l’adulte au niveau des mamelons[6], ou plus atypiquement sur le scrotum, le nez, les bras et les épaules »[7]. Un prurit, des douleurs et des symptômes systémiques accompagnent la lésion qui chez l’enfant guérit sous antibiotiques adéquats en 3 semaines en moyenne (86 % des patients guérissent dans un délai de six semaines[6].
Le diagnostic est clinique, sérologique ou anatomopathologique[8]. La maladie peut souvent être confirmée par une « sérologie de Lyme » mais pas toujours (La sensibilité des tests sérologiques n'est que d'environ 80 %)[1].
Ces lymphocytomes borréliens sont souvent précédées ou accompagnées d'un érythème migrant (chez 60 à 80 % des sujets contractant une borréliose[4]) et plus rarement d'une acrodermatite chronique atrophiante[5].
Certains auteurs le considèrent comme un « marqueur de la phase précoce disséminée »[4] car il apparaitrait plus souvent dans les deux mois qui suivent le début de la maladie. Ces lymphocytomes peuvent toutefois apparaître plus tardivement (au moins jusqu’à dix mois après la morsure de la tique[9].
Voir aussi
Articles connexes
- système immunitaire
- Inflammation
- Lymphe
- Maladie de Lyme
- Borréliose
- Borrélie
Lien externe
- Base de donnée illustrée, dermatologique (Dermis.net)
Bibliographie
- Cette section est vide, insuffisamment détaillée ou incomplète. Votre aide est la bienvenue ! Comment faire ?
Notes et références
- J. Evison & al., Borréliose de Lyme 2e partie : clinique et traitement Diagnostic et traitement de la borréliose de Lyme chez l’adulte et l’enfant : recommandations de la Société suisse d’infectiologie ; Rev Med Suisse 2006 ; 2 : 925-34
- Illustration (Esculape)
- C Gautier, B Vignolly and A Taïeb ; Lymphocytome cutané bénin de l'aréole mamelonnaire et Erythema chronicum migrans: une association pathognomonique de borrélioseBenign cutaneous lymphocytoma of the breast areola and Erythema chronicum migrans: an association pathognomonic of lyme disease ; Archives de Pédiatrie ; Vol. 2, Issue 4, avril 1995, Pages 343-346
- D. Lipsker (2007), Aspects dermatologiques au cours de la maladie de Lyme Dermatological aspects of Lyme borreliosis ; Médecine et Maladies Infectieuses Volume 37, Issues 7–8, July–August 2007, Pages 540–547 (résumé)
- Maraspin V, Cimperman J, Lotric-Furlan S, et al. Solitary borrelial lymphocytoma in adult patients. Wien Klin Wochenschr 2002;114:515-23 (Résumé)
- Pohl-Koppe A,Wilske B,Weiss M, Schmidt H. Borrelia lymphocytoma in childhood. Pediatr Infect Dis J 1998;17:423-6
- Strle F, Pleterski-Rigler D, Stanek G, Pejovnik-PustinekA, Ruzic E, Cimperman J. Solitary borrelial lymphocytoma: Report of 36 cases. Infection 1992;20:201-6
- C. Palmen, P. Jamblin, B. Florkin, C. Hoyoux (2010), Le lymphocytome borrélien du lobe de l'oreille ; Archives de Pédiatrie, Volume 17, Issue 8, August 2010, Pages 1159-1161 (résumé)
- Malane MS, Grant-Kels JM, Feder HM, Jr., Luger SW. Diagnosis of Lyme disease based on dermatologic manifestations. Ann Intern Med 1991;114:490-8 (résumé)
- Portail de la médecine
- Portail de l’hématologie