Artériopathie oblitérante des membres inférieurs
L'artériopathie oblitérante des membres inférieurs (AOMI) est une atteinte obstructive principalement des artères des membres inférieurs, le plus souvent consécutive à des lésions athéromateuses. Ces lésions provoquent une diminution de la lumière des artères et favorisent la formation de la thrombose. Elle n'est pas exclusivement liée à l'athérosclérose même s'il s'agit de la cause principale. Le tabac est le facteur de risque essentiel de l'AOMI, les autres facteurs de risque étant le diabète, l'hypertension artérielle, la dyslipidemie, et la dialyse.
| Spécialité | Cardiologie |
|---|---|
| Symptôme | Claudication intermittente (en) |
| CIM-10 | I73.9 |
|---|---|
| DiseasesDB | 31142 |
| MedlinePlus | 000170 |
| eMedicine | 460178 et 761556 |
| MeSH | D058729 |
![]()
Diagnostic
Après une phase sans symptômes associés, la maladie débute par l'apparition d'une douleur d'effort (crampe musculaire), d'une claudication intermittente (douleur à la marche), des douleurs de décubitus. Ensuite, les douleurs deviennent permanentes, souvent nocturnes. La localisation de la douleur dépend de l'artère atteinte. Elle est en règle générale, unilatérale, bien qu'une claudication bilatérale puisse révéler une atteinte de l'aorte. La distance de marche pour laquelle survient une douleur, appelée « périmètre de marche », est un indicateur de l'évolutivité des lésions. [Quoi ?] [réf. souhaitée]
La sévérité de l'atteinte est estimée par la classification de Leriche et Fontaine.
L'artériopathie oblitérante peut être également asymptomatique, le patient ne se plaignant d'aucune gêne, et est découverte à l'occasion d'examens faits à titre systématique ou pour d'autres raisons.
L'examen clinique peut révéler une diminution ou une abolition d'un pouls périphérique. [réf. souhaitée]
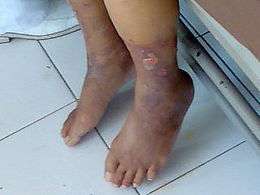
À un stade plus avancé, il peut exister des nécroses, des ulcères de jambe.
L'artériopathie peut être classé en 4 stades suivant la classification de Leriche et Fontaine :
- Stade 1 : artérite asymptomatique (aucun signe clinique, pas de douleurs)
- Stade 2 : douleur à la marche (claudication)
- Stade 3 : douleur au repos dans la journée ou le plus souvent la nuit, voire en permanence.
- Stade 4 : le patient a une gangrène ou un ulcère.
Examens complémentaires
- Échodoppler : Cet examen permet d'évaluer la sévérité des lésions et leur localisation en vue d'un geste thérapeutique[1].
- Artériographie : Réservée aux patients pour lesquels une revascularisation chirurgicale est envisagée.
- Angioscanner et angio-IRM : Utilisés en pré-opératoire ils tendent à remplacer l'artériographie.
Évolution
Il s'agit d'une maladie chronique pouvant rester longtemps dans un état stable, surtout si les facteurs de risque sont maîtrisés. Dans certains cas, elle peut se compliquer d'une occlusion brutale d'une artère entraînant un tableau d'Ischémie aiguë de membre imposant une prise en charge chirurgicale en urgence.
Dans d'autres cas, la sévérité de l'atteinte et sa chronicité peuvent avoir des conséquences sur l'état du membre, avec formation d'ulcères.
L'artériopathie des membres inférieurs n'est qu'un aspect de l'atteinte artérielle, souvent diffuse, et les complications cardiaques (angine de poitrine, infarctus du myocarde) ou cérébrales (accident vasculaire cérébral) sont fréquentes.
Traitement
La prise en charge de ces patients a fait l'objet de recommandations publiées par l’American Heart Association et l’American College of Cardiology en 2005[2] (mise à jour en 2016[3]), par la HAS française[4] en 2006 et par la Société Européenne de Cardiologie, datées de 2017[5].
Le traitement médical repose sur une correction des facteurs de risque (arrêt du tabagisme ce qui permet l'amélioration des symptômes et une meilleure tolérance à l'effort[6], prise en charge d'un diabète), et par la poursuite ou la reprise d'une activité physique (marche)[7]. L'exercice physique a même un intérêt pour les patients asymptomatiques[8]. La prescription systématique d'une statine à fortes doses, quel que soit le niveau initial du cholestérol, permet de diminuer le risque d'amputation et la mortalité cardio-vasculaire[9].
La sympathectomie lombaire promue par René Leriche au milieu du XXe siècle est aujourd'hui abandonnée.
La prescription d'antiagrégants plaquettaires ne semble pas avoir d'effets directs sur l'artériopathie si elle asymptomatique. Elle permet par contre de diminuer le risque de survenue d'accidents vasculaires cérébraux et, peut-être, celui d'accidents cardiaques[10].
Les médicaments vasodilatateurs artériels ont une efficacité minime[11] sur les symptômes, permettant d'améliorer la distance de marche sans douleur (« périmètre de marche »). C'est le cas du naftidrofuryl[12], ou du cilostazol[13].
Le traitement chirurgical repose suivant l'aspect, la localisation et l'étendue des lésions sur une thromboendartériectomie (retrait de la plaque d'athérome obstruant le vaisseau), le pontage (dérivation du flux sanguin artériel au-delà de l'obstacle), voire une amputation dans les situations les plus graves. [réf. souhaitée]
Un autre traitement est l'angioplastie de l'artère responsable, avec éventuellement mise en place d'un stent (endoprothèse)[14].
Dépistage
Chez les personnes ayant des facteurs de risque, la mesure de l'« index tibio-brachial », consiste à faire le rapport entre la pression systolique prise au brassard au niveau du mollet et au niveau du bras. En cas d'index diminué, la confirmation se fait à l'aide d'une échographie Doppler vasculaire. Cet index a également un intérêt pronostic, sa baisse étant corrélée avec une mortalité cardio-vasculaire augmentée[15].
Épidémiologie
Il s'agit d'une maladie fréquente qui touche 2 à 3 % des hommes et 1 à 2 % des femmes. L'artérite des membres inférieurs survient habituellement chez l'homme après 60 ans. Si les atteintes asymptomatiques (le patient ne se plaignant de rien) sont prises en compte, la prévalence peut atteindre un peu moins de 10 % des personnes de plus de 55 ans[16] et plus de 10 % des Américains de plus de 60 ans[17].
Les facteurs de risque sont ceux des maladies cardio-vasculaires : âge, sexe masculin, hérédité, diabète[18] (avec atteinte prédominante des artères distales[19]), hypercholestérolémie, hypertension artérielle et tabagisme. Le tabagisme a un rôle particulièrement important, tant dans l'évolution spontanée de la maladie que pour le résultat d'une chirurgie[19].
Historique
La claudication intermittente, conséquence de l'artériopathie, a été reconnue pour la première fois chez le cheval en 1831[20] et chez l'homme en 1846[21]. La maladie est décrite par Jean-Martin Charcot dans une publication datée de 1858[22].
Notes et références
- (en) Moneta GL, Yeager RA, Antonovic R et al. « Accuracy of lower extremity arterial duplex mapping » J Vasc Surg. 1992;15:275-83.
- (en) Hirsch AT, Haskal ZJ, Hertzer NR, Bakal CW, Creager MA, Halperin JL et al. « ACC/AHA 2005 practice guidelines for the management of patients with peripheral arterial disease (lower extremity, renal, mesenteric, and abdominal aortic) » Circulation 2006;113:e463-654.
- (en) Gerhard-Herman MD, Gornik HL, Barrett C, 2016 AHA/ACC guideline on the management of patients with lower extremity peripheral artery disease: A report of the American College of Cardiology/American Heart Association Task Force on clinical practice guidelines, J Am Coll Cardiol, 2017;69:e71-e126
- Artériopathie chronique oblitérante des membres inférieurs (AOMI) 3e vague de réévaluation des médicaments - 2006.
- (en) Aboyans V, Ricco JB, Bartelink ML et al. 2017 ESC guidelines on the diagnosis and treatment of peripheral arterial diseases, in collaboration with the European Society for Vascular Surgery (ESVS): Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteries Endorsed by: the European Stroke Organization (ESO) The Task Force for the Diagnosis and Treatment of Peripheral Arterial Diseases of the European Society of Cardiology (ESC) and of the European Society for Vascular Surgery (ESVS), Eur Heart J, 2018;39:763–816
- (en) Quick CR, Cotton LT. « The measured effect of stopping smoking on intermittent claudication » Br J Surg. 1982;69 Suppl:S24–S26.
- (en) Stewart KJ, Hiatt WR, Regensteiner JG, Hirsch AT. « Exercise training for claudication » N Engl J Med. 2002;347:1941–51.
- (en) McDermott MM, Ades P, Guralnik JM et al. « Treadmill exercise and resistance training in patients with peripheral arterial disease with and without intermittent claudication: a randomized controlled trial » JAMA 2009;301:165–74.
- Arya S, Khakharia A, Binney ZO, DeMartino RR, Brewster LP, Goodney PP, Wilson PWF, Association of statin dose with amputation and survival in patients with peripheral artery disease, Circulation, 2018;137:1435–1446
- (en) Berger JS, Krantz MJ, Kittelson JM et al. « Aspirin for the prevention of cardiovascular events in patients with peripheral artery disease: a meta-analysis of randomized trials » JAMA 2009;301:1909–19.
- « Le service médical rendu de ces spécialités reste faible dans le traitement symptomatique de la claudication intermittente des artériopathies chroniques oblitérantes des membres inférieurs (stade II) pour l'ensemble de la population concernée par cette indication, quelles que soient les modalités de prise en charge par l'assurance maladie » • Avis de la commission de transparence de la HAS française du 7 avril 2010.
- (en) De Backer T, Vander Stichele R, Lehert P, Van Bortel L. « Naftidrofuryl for intermittent claudication: meta-analysis based on individual patient data » BMJ 2009;338:b603.
- (en) Robless P, Mikhailidis DP, Stansby GP. « Cilostazol for peripheral arterial disease » Cochrane Database Syst Rev. 2008;(1):CD003748.
- (en) Bradbury AW, Adam DJ, Bell J et al. « Bypass versus Angioplasty in Severe Ischaemia of the Leg (BASIL) trial: an intention-to-treat analysis of amputation-free and overall survival in patients randomized to a bypass surgery-first or a balloon angioplasty-first revascularization strategy » J Vasc Surg. 2010;51:5S–17S. .
- (en) Fowkes FG, Murray GD, Butcher I et al. « Ankle brachial index combined with Framingham Risk Score to predict cardiovascular events and mortality: a meta-analysis » JAMA 2008;300:197–208.
- (en) Fowkes FG, Housley E, Cawood EH, Macintyre CC, Ruckley CV, Prescott RJ, « Edinburgh Artery Study: prevalence of asymptomatic and symptomatic peripheral arterial disease in the general population » Int J Epidemiol. 1991;20:384-92.
- (en) MH Criqui. « Peripheral arterial disease—epidemiological aspects » Vasc Med. 2001;6(Suppl 1):3–7.
- (en) Selvin E, Marinopoulos S, Berkenblit G et al. « Meta-analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus » Ann Intern Med. 2004;141:421-31.
- (en) Peach G, Griffin M, Jones KG, Thompson MM, Hinchliffe RJ. « Diagnosis and management of peripheral arterial disease » BMJ 2012;345:e5208.
- JF Bouley. « Claudication intermittente des membres postérieurs déterminée par l’oblitération des artères fémorales » Rec Med Vet. 1831;8:517.
- (en) BC Brodie. Lectures illustrative of various subjects in pathology and surgery, London, A Spottiswoode, 1846.
- JM Charcot « Sur la claudication intermittente observée dans un cas d’oblitération complète de l'une des artères iliaques primitives » CR Soc Biol (Paris) 1858;5:225.
Articles connexes
- Classification de Leriche et Fontaine
- Facteurs de risque cardio-vasculaire
- Athérome
- Effets du tabac sur la santé
- Diabète sucré
- Portail de la médecine