Poussée dentaire
La dentition est le processus par lequel les premières dents d'un nourrisson (les dents de lait) apparaissent successivement, généralement par paires, en émergeant à travers les gencives. Les incisives centrales mandibulaires sont les premières dents primaires à faire éruption, généralement entre les âges de 6 et 10 mois[1]. Cela peut prendre plusieurs années pour que les 20 dents apparaissent et que l'éruption dentaire soit complète. Contrairement à ce que l'on pourrait croire, les dents ne coupent pas la chair lorsqu'elles émergent à travers les gencives : des hormones sont libérées dans le corps qui provoquent la mort et la séparation de certaines cellules des gencives, ce qui permet aux dents de passer[2].


La poussée dentaire peut provoquer une augmentationde la température corporelle, mais sans atteindre la plage de fièvre, supérieure à 38 °C[3]. Ces augmentations de températures durant la poussée dentaire sont dues à une forme d'infection, comme le virus de l'herpès, dont l'infection initiale est extrêmement répandue chez les enfants en âge de faire leurs dents[4].
Signes et symptômes
Le niveau de douleur qu'un bébé peut supporter sera différent pour chaque enfant. Certains peuvent sembler souffrir plus que d'autres pendant qu'ils font leurs dents. L'agitation que ressent le bébé pendant ce changement est due à la douleur et au gonflement des gencives avant la pénétration d'une dent. Ces symptômes commencent généralement environ trois à cinq jours avant l'apparition de la dent et disparaissent dès que la dent brise la peau[5]. Certains bébés ne sont même pas dérangés par la poussée dentaire.
Les symptômes courants comprennent la salivation excessive, une mastication accrue, des changements d'humeur, de l'irritabilité et des gencives enflées. Les pleurs, l'insomnie, le sommeil agité la nuit et une fièvre légère sont également associés à la poussée dentaire. La poussée de dents peut commencer dès 3 mois et se poursuivre jusqu'au troisième anniversaire de l'enfant[6]. Dans de rares cas, du liquide peut remplir une zone où une dent entre en éruption rendant les gencives encore plus sensibles. La douleur est souvent plus forte lorsque les grosses molaires sortent car elles ont plus de difficulté à pénétrer à travers les gencives que les autres dents.
La mastication de ses doigts ou de ses jouets sont des symptômes indiquant que le bébé est entré dans la phase de poussée dentaire : cela aide à soulager la pression sur ses gencives. Les bébés peuvent également refuser de manger ou de boire à cause de la douleur. Les symptômes disparaissent généralement d'eux-mêmes, mais un médecin doit être averti s'ils s'aggravent ou persistent. La poussée dentaire peut provoquer des signes et des symptômes dans la bouche et les gencives, mais ne pose pas de problèmes ailleurs dans le corps[7].
La douleur dans la bouche du bébé palpite dans toute sa tête, amenant celui-ci à tirer sur ses oreilles pensant que cela le soulagera. Une légère éruption cutanée peut se développer autour de la bouche en raison d'une irritation de la peau causée par une salivation excessive[8].
Séquence d'apparition
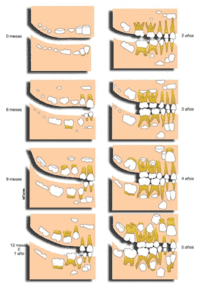
Les dents du nourrisson ont tendance à émerger par paires - une première incisive inférieure émerge, puis l'autre incisive inférieure émerge avant que la série suivante ne commence à émerger.
Le schéma général d'émergence est:
- Incisives centrales inférieures (2) à environ 6 mois
- Incisives centrales supérieures (2) à environ 8 mois
- Incisives latérales supérieures (2) à environ 10 mois
- Incisives latérales inférieures (2) à environ 10 mois
- Premières molaires (4) à environ 14 mois
- Canines (4) à environ 18 mois
- Secondes molaires (4) à environ 2–3 ans
Les dents de lait ont tendance à apparaître plus tôt chez les femmes que chez les hommes. Le schéma exact et les heures initiales de début de la poussée dentaire semblent être héréditaires[réf. nécessaire]. Quand et comment les dents apparaissent chez un nourrisson n'a aucune incidence sur la santé de l'enfant.
Une erreur de diagnostique
Il n'a pas été démontré que la poussée dentaire provoque de la fièvre ou de la diarrhée[9]. Cependant, la croyance que la poussée dentaire provoque de la fièvre est extrêmement courante chez les parents[10]. Bien qu'il existe des preuves que la poussée dentaire peut provoquer une température élevée, elle ne provoque pas de fièvre (définie médicalement comme une température rectale supérieure à 38,0 °C. Une petite étude de 1992 a révélé une augmentation significative de la température le jour de l'éruption de la première dent[4]. Une autre étude réalisée en 2000 a révélé une "légère élévation de la température" mais pas de fièvre au-dessus de 39,0 °C[11].
Il y a un risque, vers l'âge de la poussée dentaire, que l'on prenne la fièvre comme due à la poussée dentaire alors qu'elle est en fait due à une maladie, en particulier une infection par les virus de l'herpès. «Par coïncidence, l'éruption dentaire primaire commence à peu près au moment où les nourrissons perdent la protection des anticorps maternels contre le virus de l'herpès.
En outre, les rapports sur les difficultés de dentition ont enregistré des symptômes qui sont remarquablement cohérents avec une infection herpétique buccale primaire comme la fièvre, l'irritabilité, l'insomnie et la difficulté à manger. " [12] "Les jeunes nourrissons avec des niveaux résiduels plus élevés d'anticorps subiraient des infections plus légères et celles-ci seraient plus susceptibles de ne pas être reconnues ou d'être rejetées comme des difficultés de démarrage." L'infection par le virus herpès peut prendre la forme d'une gingivostomatite herpétique primaire (HSV-1) [10],[13] ou d'une infection par l'herpèsvirus humain 6 (HHV-6), qui infecte 90% des enfants à l'âge de 2 ans[14]. "Les symptômes d'une température élevée et d'une éruption cutanée au visage pourraient être expliqués par une infection par l'agent HHV-6, qui est omniprésent chez les nourrissons en âge de faire leurs dents." [15] Autres virus[Par exemple ?] peut également provoquer des fièvres qui peuvent être attribuées à tort à la poussée dentaire, [16] mais l'atteinte buccale qui peut survenir avec les virus de l'herpès fait des erreurs de diagnostique un risque particulier de telles infections[17].
Traitement

Les nourrissons peuvent mâcher des objets pour faciliter le processus de poussée dentaire. Les colliers ou bracelets de dentition ne sont pas recommandés car ils peuvent provoquer un étouffement, un étranglement ou une irritation de la bouche[18]. Les anneaux de dentition et autres jouets sont souvent conçus avec des textures adaptées. Certains nourrissons sont soulagés de mâcher des objets froids. Certaines personnes congèlent de petits morceaux de fruits ou de légumes frais et les mettent dans des filets de dentition.[réf. nécessaire]
Des médicaments
Dans les cas où l'enfant ressent une douleur évidente, certains médecins recommandent l'utilisation d'anti-inflammatoires non stéroïdiens (AINS) ou de traitements anti-douleur sans danger pour les enfants contenant de la benzocaïne, de la lidocaïne ou du salicylate de choline. La benzocaïne doit être utilisée avec prudence car elle peut provoquer une méthémoglobinémie[19] ; le salicylate de choline est lié à l'aspirine et «peut causer le syndrome de Reye chez les enfants sensibles, en particulier ceux qui souffrent d'infections virales ou en convalescence, ou lorsqu'il est utilisé en association avec d'autres AINS»[20]. Le gel de lidocaïne à 5% produit une anesthésie (engourdissement) en 2 à 5 minutes, d'une durée de 10 à 20 minutes. Cependant, un auteur conclut que, "Dans l'ensemble, les risques et les effets indésirables d'une utilisation inappropriée ou prolongée d'agents pharmacologiques l'emportent sur leurs avantages potentiels." [21]. Elle souligne que «le traumatisme psychologique lié à l'administration de médicaments ou à l'application de préparations topiques aux nourrissons doit être pris en compte» et soutient que «l'effet placebo ne doit pas être négligé. Par exemple, l'application d'un gel de 20% de benzocaïne dans du polyéthylène glycol peut n'offrir qu'un bénéfice modeste par rapport à l'application du placebo, ce qui donne une efficacité de 60% contre 90% pour la préparation active.".
Des médicaments sont souvent appliqués sur les gencives des bébés pour soulager l'enflure et la douleur. Ces gels sont similaires au gel pour les maux de dents qui est utilisé par les adultes pour les gencives douloureuses et les maux de dents, mais est administré à des doses beaucoup plus faibles. Les gels de dentition agissent comme un agent anesthésiant pour diminuer la sensibilité des nerfs des gencives afin que la douleur soit moins perceptible. Il est important de suivre les instructions sur l'emballage pour s'assurer que la bonne quantité de médicament est administrée et que les techniques appropriées sont utilisées pour réduire le risque d'infection. Il est important de ne pas laisser le médicament engourdir la gorge car il peut interférer avec le réflexe nauséeux normal et permettre aux aliments de pénétrer dans les poumons[22]. Des médicaments similaires sont également disponibles sous forme de poudre, sous le nom de "poudre de dentition".
L'acétaminophène et l' ibuprofène sont également recommandés pour traiter la douleur et l'enflure ressenties par les bébés. Il ne doit être utilisé que quelques fois par jour afin de ne pas masquer les symptômes ressentis en raison d'autres conditions médicales et non à cause de la poussée dentaire. Les produits contenant de l'aspirine ne doivent jamais être administrés à un enfant, sauf indication contraire d'un pédiatre, en raison du risque de Syndrome de Reye.
Certains médicaments traditionnels utilisés pour traiter les douleurs dentaires se sont avérés nocifs en raison de leur teneur élevée en plomb, avec des effets tels que l'encéphalopathie toxique. Le "Surma" ou "khôl" a été traditionnellement utilisé au Moyen-Orient et dans le sous-continent indien comme poudre de dentition, tout comme le "saoott" / "cebagin" du Moyen-Orient. Le "Santrinj", un produit d'oxyde de plomb à 98% utilisé autrement comme apprêt de peinture, est également utilisé au Moyen-Orient comme remède maison pour la dentition[23].
Histoire

Auparavant, la poussée dentaire était considérée (à tort) comme une cause de décès, car de nombreux enfants sont morts dans les premières années de la vie, en même temps que la poussée dentaire. «La tendance dans le passé a attribuer une maladie grave à la poussée dentaire était si répandue qu'en 1842, la poussée dentaire était la cause de décès enregistrée chez 4,8% de tous les nourrissons décédés à Londres avant l'âge de 1 an et 7,3% de ceux âgés de 1 à 3 ans selon le rapport du registraire général."[4].
Ironiquement, alors que la dentition est un processus naturel qui ne crée guère plus que de l'inconfort, certaines méthodes pour soulager la douleur de la dentition ont causé de graves dommages et même la mort. Les vieux remèdes pour la dentition comprennent "des cloques, des saignements, placer des sangsues sur les gencives et appliquer une cautérisation à l'arrière de la tête"[24]. Au XVIe siècle, le chirurgien français Ambroise Paré a introduit la piqûre des gencives à l'aide d'une lancette, dans la conviction que les dents ne sortaient pas des gencives en raison de l'absence de voie, et que cet échec était une cause de décès. Cette croyance et cette pratique ont persisté pendant des siècles, à quelques exceptions près, jusqu'à ce que, vers la fin du XIXe siècle, la piqûre devienne de plus en plus controversée pour être finalement abandonnée, bien que jusqu'en 1938, un manuel dentaire anglo-américain conseillait en faveur de la piqûre et décrivait la procédure. Dans la première moitié du XXe siècle, les poudres de dentition dans le monde anglophone contenaient souvent du calomel, une forme de mercure. Il a été retiré de la plupart des poudres en 1954, lorsqu'il a été démontré qu'il causait une «maladie rose» (acrodynie), une forme d'empoisonnement au mercure[25].
Les jouets de dentition ont une longue histoire. En Angleterre, aux XVIIe et XIXe siècles, un corail signifiait un jouet de dentition en corail, en ivoire ou en os, souvent monté en argent comme la poignée d'un hochet [26]. Un conservateur de musée a suggéré que ces substances étaient utilisées comme «magie sympathique» [27] et que l'os de l'animal pourrait symboliser la force animale pour aider l'enfant à faire face à la douleur.
Voir également
Notes et références
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Teething » (voir la liste des auteurs).
- Lunt Roger C., Law David B., « A review of the chronology of eruption of deciduous teeth », The Journal of the American Dental Association, vol. 89, no 4, , p. 872–879 (PMID 4609369, DOI 10.14219/jada.archive.1974.0484)
- "Teething". National Health Service of England
- « Signs and Symptoms of Primary Tooth Eruption: A Meta-analysis », Pediatrics, (lire en ligne)
- L Jaber, I J Cohen et A Mor, « Fever associated with teething », Archives of Disease in Childhood, vol. 67, no 2, , p. 234 (PMID 1543387, PMCID 1793425, DOI 10.1136/adc.67.2.233)
- Teething Overview WebMD. Retrieved on 2010-01-25
- When do Babies Start Teething? Kute Keiki. Retrieved on 2019-09-15
- Infant and toddler health Mayo Clinic. Retrieved on 2010-01-25
- Teething Symptoms eMedicine Health Portal. Retrieved on 2010-01-25
- Judith Tintinalli, Emergency Medicine: A Comprehensive Study Guide, Sixth edition, McGraw-Hill Professional, (ISBN 0-07-138875-3), p. 1483
- Owais, Zawaideh et Bataineh, « Challenging parental myths regarding their children's teething », International Journal of Dental Hygiene, vol. 8, no 1, , p. 28–34 (PMID 20096079, DOI 10.1111/j.1601-5037.2009.00412.x)
- MacKnin, Piedmonte, Jacobs et Skibinski, « Symptoms associated with infant teething: A prospective study », Pediatrics, vol. 105, no 4 Pt 1, , p. 747–52 (PMID 10742315, DOI 10.1542/peds.105.4.747)
- King, Steinhauer, García-Godoy et Elkins, « Herpetic gingivostomatitis and teething difficulty in infants », Pediatric Dentistry, vol. 14, no 2, , p. 82–5 (PMID 1323823)
- « Primary Herpetic Gingivostomatitis In Children », Drugs.com (consulté le )
- Zerr, Meier, Selke et Frenkel, « A Population-Based Study of Primary Human Herpesvirus 6 Infection », New England Journal of Medicine, vol. 352, no 8, , p. 768–76 (PMID 15728809, DOI 10.1056/NEJMoa042207)
- McIntyre et McIntyre, « Teething troubles? », British Dental Journal, vol. 192, no 5, , p. 251–5 (PMID 11924952, DOI 10.1038/sj.bdj.4801349), citing King DL Teething revisited. Pediatr Dent 1994; 16: 179–182.
- Davis, « Teething vs. Illness: How to Tell the Difference », WebMD (consulté le )
- History of Teething and Relation to Fever Kute Keiki. Retrieved on 2019-07-04
- (en) « Press Announcements - FDA warns about safety risks of teething necklaces, bracelets to relieve teething pain or to provide sensory stimulation », FDA (consulté le )
- « FDA Drug Safety Communication: Reports of a rare, but serious and potentially fatal adverse effect with the use of over-the-counter (OTC) benzocaine gels and liquids applied to the gums or mouth », U.S. Food and Drug Administration, (consulté le )
- Annetta K.L. Tsang, « Teething, teething pain and teething remedies », International Dentistry - Australian Edition, vol. 5, no 4, , p. 18
- Annetta K.L. Tsang, « Teething, teething pain and teething remedies », International Dentistry - Australian Edition, vol. 5, no 4, , p. 23
- Medications used to treat teething pain eMedicine MedicineNet. Retrieved on 2010-01-25
- Karri, Saper et Kales, « Lead encephalopathy due to traditional medicines », Current Drug Safety, vol. 3, no 1, , p. 54–9 (PMID 18690981, PMCID 2538609, DOI 10.2174/157488608783333907)
- Dally, « The lancet and the gum-lancet: 400 years of teething babies », The Lancet, vol. 348, no 9043, , p. 1710–1 (PMID 8973438, DOI 10.1016/S0140-6736(96)05105-7)
- Dally, « The Rise and Fall of Pink Disease », Social History of Medicine, vol. 10, no 2, , p. 291–304 (PMID 11619497, DOI 10.1093/shm/10.2.291)
- OED; Examples from the Metropolitan
- « Rattles », Victoria & Albert Museum of Childhood (consulté le )
Liens externes
- NHS Choices Birth to Five Planner : la dentition
- NHS Choices Health A – Z : Pousse
- Ashley, « Personal View: It's Only Teething... A Report of the Myths and Modern Approaches to Teething », British Dental Journal, vol. 191, no 1, , p. 4–8 (ISSN 1476-5373, PMID 11491477, DOI 10.1038/sj.bdj.4801078)
- Portail de la médecine