Lymphœdème
Un lymphœdème est un gonflement d'une partie plus ou moins importante du corps à la suite d'une accumulation de liquide lymphatique dans les tissus conjonctifs. Il existe deux types de lymphœdèmes. Le lymphœdème primaire est une malformation du système lymphatique sous forme d'hypoplasie ou d'hyperplasie. Ce type de lymphœdème est cependant rare. Il peut se déclencher de manière spontanée ou à la suite d'un facteur déclenchant (traumatisme, infection, etc.). Le lymphœdème secondaire est une dégradation du système lymphatique, c'est-à-dire lorsqu'un système lymphatique auparavant normal est endommagé. Les causes peuvent être de nature chirurgicale, infectieuse, chimiothérapeutique, tumorale, iatrogène, etc.
| Spécialité | Génétique médicale |
|---|
| CIM-10 | I89.0, I97.2, Q82.0 |
|---|---|
| CIM-9 | 457.0, 457.1, 757.0 |
| OMIM | 153100 |
| DiseasesDB | 7679 |
| eMedicine | 1087313 |
| eMedicine | derm/958 |
| MeSH | D008209 |
![]() Mise en garde médicale
Mise en garde médicale
Il ne doit pas être confondu avec un œdème résultant d'une insuffisance veineuse ou d'autres causes (allergie, choc anaphylactique).
Localisation

Il concerne souvent des membres (bras ou jambes), pieds, mains. Il peut se produire également dans d'autres parties du corps comme le cou, le dos, l'abdomen, les organes génitaux ou les seins.
Causes
Dans les pays développés, une des causes les plus fréquentes de lymphœdème secondaire est le curage des ganglions axillaires dans le traitement chirurgical du cancer du sein. Le traitement d'un sarcome mixoïde du membre inférieur engendre la même conséquence notamment du fait de l'ablation de tout ou partie de l'élément du corps contenant la tumeur et du curage ganglionnaire, entraînant un dysfonctionnement du système lymphatique plus ou moins important selon le curage.
Ce lymphœdème, appelé lymphœdème secondaire du membre supérieur ou inférieur, est dans les pays développés une complication sévère et invalidante du traitement chirurgical notamment du cancer du sein et du sarcome des tissus mous.
Dans les pays moins avancés, la cause la plus fréquente est l'infection des ganglions lymphatiques par des nématodes (vers dont les œufs sont facilement et principalement véhiculés par les moustiques, mais avec peu de risque de contamination entre individus), ce qui conduit à la réduction du drainage lymphatique des tissus, la lymphe ne pouvant pas être évacuée suffisamment par les veines capillaires sanguines dans la circulation normale du fait d'un déficit de pression. La lymphe propre apportée dans le sang oxygéné par la circulation artérielle persiste dans les espaces interstitiels entre les tissus. Les capillaires lymphatiques (qui ne sont ouverts qu'à leur extrémité) ne parviennent plus malgré l'action musculaire à se vider dans les ganglions lymphatiques. S'accumulent alors dans les espaces intercellulaires les résidus de cellules mortes, et diverses bactéries ou infections virales opportunes. L'action immunitaire des macrophages contre ces infections conduit également à l'accumulation de résidus fibreux à la fois des cellules et organites endogènes (y compris les macrophages) et exogènes infectieux.
Cette accumulation étouffe les autres cellules saines et se développe alors des nécroses favorisant encore les infections, mais ces fibres isolent encore plus les tissus internes encore irrigués par la circulation sanguine de celles encore en contact avec le réseau lymphatique, la pression lymphatique s'accroît dans les tissus sains, les espaces interstitiels sont de plus en plus comblés par les résidus fibreux, il s'ensuit une inflammation sévère et avec le temps, les tissus nécrosés se colorent. Le lymphœdème devient démesuré, handicapant. La fibrose se transforme en éléphantiasis, décrite dans le monde entier depuis au moins l'Antiquité (et connue depuis le Moyen-Âge sous le terme de lèpre).
Les cas de lymphœdème de stade III étaient encore présents en Europe et Amérique du Nord jusqu'au début du XXe siècle (et largement décrits dans la littérature et le cinéma, traitant parfois les personnes affectées comme des monstres exposés dans des démonstrations de foire, après les avoir longtemps condamné à l'isolement social, toutes sortes d'indignités et d'exclusion de leur communautés sociales et familiales). L'Afrique subsaharienne et australe, l'Asie méridionale, les régions pauvres de la zone Caraïbe et le Brésil figurent parmi les zones encore aujourd'hui les plus touchées, mais le stade III est devenu de moins en moins prévalent grâce aux efforts de l'OMS pour le prévenir, le détecter, le traiter de façon digne, et éviter les recontaminations, en multipliant les centres sanitaires, en assainissant les eaux. Les campagnes pour limiter les infestations de moustiques ont également permis de limiter la dissémination des nématodes.
Stades
Il existe trois stades de lymphœdème :
Stade I : l'œdème est spontanément réversible.
Stade II : l'œdème est spontanément irréversible. Il ne régresse pas sans traitement approprié et l'œdème tend à s'organiser. Le risque d'infection est augmenté et favorise l'évolution vers un stade III.
Stade III : également appelé éléphantiasis, l'œdème peut devenir massif. Les infections sont fréquentes et la peau devient foncée.
Lymphœdème secondaire du membre supérieur
Épidémiologie
La fréquence exacte du lymphœdème du membre supérieur après traitement du cancer du sein est difficile à estimer. La première cause est l'imprécision quant à la définition de ce lymphœdème. Le guide de pratique clinique pour la prise en charge et le traitement du cancer du sein[1] propose de mesurer la circonférence brachiale à quatre points : aux articulations métacarpiennes-phalangiennes, aux poignets, à 10 cm en aval et à 15 cm en amont des épicondyles latéraux (coude). Pour certains une différence de plus de 2 cm à l'un de ces quatre points de mesure peut justifier le traitement du lymphœdème. L'incidence serait ainsi comprise entre 7 % pour un traitement par tumorectomie sans radiothérapie à 44 % quand on associe mastectomie et radiothérapie[2].
Les facteurs de risque connus de lymphœdème sont :
- un évidement axillaire étendu ;
- une irradiation du creux axillaire ;
- l'obésité ;
- la présence de nombreux ganglions envahis par le cancer ;
- l'ablation de ganglions à la suite d'un curage ganglionnaire.
Complications
La complication la plus fréquente du lymphœdème est l'érysipèle. Cependant, une tumeur, une métastase ou une récidive de cancer font partie des complications fréquentes des lymphœdèmes.
Prévention
Le lymphœdème est lié au traitement appliqué au creux axillaire dans la prise en charge du cancer du sein. L'irradiation du creux axillaire est désormais réservé à des formes graves de cancer du sein, en particulier quand le résultat du curage chirurgical fait craindre une rechute du cancer. De plus une nouvelle technique chirurgicale, le ganglion sentinelle permet d'explorer le creux axillaire sans réaliser de curage. Avec cette technique le risque de lymphœdème est très faible. Chez les patientes qui ont bénéficié d'une curage axillaire et a fortiori quand celui-ci est étendu, quand il rapporte un grand nombre de ganglions envahis ou quand il est complété par une irradiation du creux axillaire, des conseils stricts doivent être apportés[3]. Les grands principes de la prévention du lymphœdème sont les suivants :
- surveillance du bras : toute enflure, démangeaison, augmentation de température du bras doivent faire l'objet d'une prise en charge ;
- protection du bras, en évitant les infections, les traumatismes et changements brusques de température, en portant des gants protecteurs pour le jardinage ou le ménage, en refusant toute injection et toute mesure de pression artérielle sur le bras atteint ;
- le repos et la surélévation du bras dans ce cas, ainsi que le maintien d'un poids idéal sont des mesures utiles ;
- le port de vêtements et de bijoux serrés, les soutiens-gorge à armature sont déconseillés ;
- Les sports recommandés sont la natation, la marche, l'aérobic léger, le vélo, le yoga.
Traitement curatif
Dès l'apparition des premiers signes de lymphœdème, il est nécessaire de mettre en place un traitement pour éviter la chronicisation de celui-ci. Les traitements disponibles sont :
- le drainage lymphatique manuel ;
- la pompe pneumatique de compression ;
- le vêtement de compression.
Illustrations
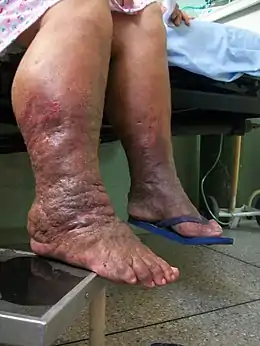
Les illustrations suivantes sont pour le stade III (l'éléphantiasis), le plus grave et le plus lourdement handicapant (avec des nécroses importantes des tissus et diverses complications infectieuses opportunes).
.jpg.webp) Comparaison pied droit et gauche. (Gros lymphœdème).
Comparaison pied droit et gauche. (Gros lymphœdème)..jpg.webp) Lymphœdème du pied, avec orteils sur le dessous.
Lymphœdème du pied, avec orteils sur le dessous..jpg.webp) Autre vue de lymphœdème du pied.
Autre vue de lymphœdème du pied..jpg.webp) Pied et jambe. (Verticale).
Pied et jambe. (Verticale).
Voir aussi
Articles connexes
Liens externes
- (fr) Site de l'Association Québécoise du Lymphœdème
- (fr) Site de la Fondation du lymphœdème Mauricie/Centre-du-Québec
- (fr) AKTL | Association Française des Masseurs-Kinésithérapeutes pour la Recherche et le Traitement des Atteintes Lympho-veineuses
- (fr) Association Vivre Mieux le Lymphœdème
Références
- -- Data Supplement - Guides de pratique clinique pour la prise en charge et le traitement du cancer du sein -- Canadian Medical Association Journal
- Pour une prise en charge du lymphœdème du membre supérieur secondaire au traitement du cancer du sein Sang Thrombose Vaisseaux. volume 14, numéro 9-10, Double 9 /10, novembre - décembre 2002.
- Infolympho - Renseignements de base sur le lymphœdème
- Portail de la médecine