Rouget du porc
Le rouget du porc est une maladie bactérienne des porcins, parfois des agneaux, des veaux et occasionnellement de l'homme. Cette zoonose est causée par le bacille Erysipelothrix rhusiopathiae.

Pour les critères administratifs de reconnaissance, voir Rouget du porc (maladie professionnelle).
| Spécialité | Infectiologie |
|---|
| CIM-10 | A26 |
|---|---|
| CIM-9 | 027.1 |
| DiseasesDB | 4432 |
| MedlinePlus | 000632 |
| eMedicine | 1054170 |
| MeSH | D004887 |
| Symptômes | Érythème, Papule, lymphangite, adénopathie et fièvre légère (d) |
| Maladie transmissible | Transmission par contact (d) |
| Causes | Erysipelothrix rhusiopathiae |
| Médicament | Benzylpénicilline, amoxicilline, ceftriaxone et clindamycine |
![]() Mise en garde médicale
Mise en garde médicale
Historique
Au dix-neuvième siècle, le rouget, encore appelé le mal rouge à cette époque, fait des ravages en Europe et aux Etats-Unis. Par exemple, pour l'année 1879, les Etats-Unis auraient perdus 900000 porcs, soit une perte financière estimée à environ 100 millions de francs de l'époque. En 1877, Achille Maucuer, vétérinaire de Bollène, dans le Vaucluse, inquiet des ravages causés par le rouget du porc dans le Vaucluse, attire l'attention de Louis Pasteur, en sur cette maladie. Faute de moyens, Pasteur ne débutera réellement les recherches qu'en 1881. C'est cette même année que Louis Thuillier, sous la direction de Pasteur, isole la bactérie responsable du rouget. Il la nomme Erysipelothrix rhusiopathiae. En 1883, après de nombreux tests de vaccination dans plusieurs régions de France, Pasteur annonce avoir développé un vaccin contre le rouget du porc. A cette époque, la forme humaine de la maladie ne semblait pas connue. En effet, en 1883, dans une de ses correspondances avec Maucuer, Pasteur écrit « Un homme a-t-il été atteint du rouget? Cet entrefilet du journal que vous nous envoyez, relatif à un homme mis en danger par une coupure infectée de rouget correspond-il donc à une réalité ? Informez-vous. Ce serait fort curieux si cela était vrai. Il serait bon de faire une enquête à ce sujet. »[1]
Aujourd'hui, bien que rare, la forme humaine du rouget du porc est décrite et documentée.[2],[3]
Épidémiologie
De nombreuses espèces animales hébergent E. rhusiopathiae. Le porc semble être le réservoir principal; il est possible d’isoler E. rhusiopathiae chez 30 à 50% des animaux sains, dans les amygdales et/ou dans les organes lymphoïdes digestifs (sérotypes apathogènes).
La transmission humaine est rare en raison d'une forte résistance de l'espèce humaine pour E. rhusiopathiae.[3] Il n'y a pas de cas décrit en laboratoire d'analyse médicale. Les cas décrits proviennent principalement de personnes contaminés en abattoirs, boucheries, poissonneries, industries alimentaires, éleveurs de porcs et plus rarement du personnel de cuisine et chez les vétérinaires. Actuellement entre 5 et 10 cas par an sont reconnus en maladie professionnelle.[2]
Forme porcine
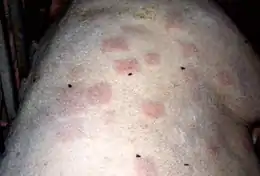
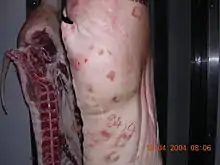
Chez l'animal, le rouget du porc présente trois formes :
- La forme suraigüe, forme la plus sévère de la maladie, touchant les jeunes verrats et les truies suites au stress de la mise bas, responsable de fièvre, de signes cutanés caractéristiques (les zones minces de la peau deviennent bleuâtres-rougeâtres) et pouvant entraîner la mort de l'animal en quelques heures ;
- La forme aigüe, de gravité moyenne et qui est l'évolution de la forme suraigüe. Il y a apparition de lésions caractéristiques pouvant évoluer vers la nécrose des membres, des oreilles ou de la queue, puis la mort de l'animal ;
- La forme chronique, bénigne, responsable d'inflammations articulaires chez les porcelets et les verrats.[3]
Diagnostic

Le diagnostic est clinique en cas d'infection locale. L'isolement et la mise en culture de la bactérie est possible mais difficile. [2]
Signes fonctionnels
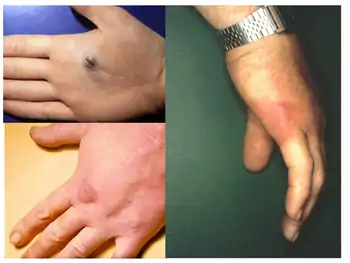
Le patient présente un prurit, une douleur, une brûlure et une rougeur cutanée sur le site de l'inoculation.[2]
Examen clinique
L'infection avec Erysipelothrix rhusiopathiae se produit par des blessures de la peau – très souvent sur la main – entrées en contact avec du matériel infectieux ou des instruments contaminés.[3] La lésion est une plaque érythémateuse violacée (erysipeloïde) avec douleur, brûlure, prurit au site d’inoculation. en l'absence de traitement ou chez le sujet immunodéprimé, l'infection peut évoluer vers l'arthrite, la septicémie ou l'endocardite.[2]
Examens complémentaires
L'isolement du germe est difficile mais possible sur biopsie cutanée ; hémocultures si sepsis, culture de liquide articulaire… en cas de forme disséminée. La culture est réalisée sur gélose au sang sous CO2 et identification en spectrométrie de masse. La présence de la bactérie peut également être détectée par PCR.[2]
Traitements
Le traitement de choix est une dose unique de benzathine benzylpénicilline administrée par injection intramusculaire, ou une cure de cinq jours à une semaine de pénicilline orale ou de procaïne benzylpénicilline intramusculaire[4]. L'érythromycine ou la doxycycline peuvent être données à la place aux personnes allergiques à la pénicilline. E. rhusiopathiae est intrinsèquement résistant à la vancomycine[4].
Évolution et complications
Les complications (septicémie, arthrite, valvulopathie) sont rares sauf chez les patients immunodéprimés.[2]
Prévention
Les mesures collectives de prévention incluent :
- La vaccination des porcs qui cible de préférence les mâles reproducteurs. [5]A noter que le vaccin ne protège pas les animaux des formes chroniques de la maladie et peuvent favoriser l'arthrite[3] ;
- L'hygiène générale des élevage ;
- La formation et l'information du personnel exposé ;
- La mise en place de moyen garantissant l'hygiène, les soins éventuels, les vêtements et les EPI (Equipement de Protection Individuel) pour le personnel exposé.
- Le renforcement de l'hygiène en cas de maladie animale.
Afin de réduire le risque individuel de contamination, le respect des protocoles d'hygiène est essentiel :
- Réduction de l'exposition : port de gants et de bottes lors de la manipulation des animaux morts et de la mise bas, ainsi qu'en cas d'exposition aux déjections. Les déjections ne doivent pas être nettoyées aux jets d'eau à haute pression.
- Respect des règles d'hygiène simples (lavage des mains ; ne pas manger, boire ou fumer sur le lieu de travail), changer de tenue après le travail...
- Aucun animal malade ne doit être abattu en vue d'une consommation éventuelle.[5]
Statut de la maladie.
Le rouget de porc est une maladie professionnelle. Ce n'est pas une maladie à déclaration obligatoire. Erysipelothrix rhusiopathiae est un agent biologique de groupe 2. [2]
Notes et références
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Erysipeloid » (voir la liste des auteurs).
- Denise Wrotnowska, « Le « rouget du porc ». Pasteur et Achille Maucuer », Revue d'histoire des sciences, vol. 26, no 4, , p. 339–364 (DOI 10.3406/rhs.1973.3367, lire en ligne, consulté le )
- « Rouget du porc. Agent pathogène - Base de données EFICATT - INRS », sur www.inrs.fr (consulté le )
- Office fédéral de la sécurité alimentaire et des affaires vétérinaires OSAV, « Le rouget chez l'animal et l'homme », sur www.blv.admin.ch (consulté le )
- Vinetz J, « Erysipelothrix rhusiopathiae » [archive du ], sur Point-of-Care Information Technology ABX Guide, Johns Hopkins University, (consulté le ) Retrieved on October 28, 2008. Freely available with registration.
- « Rouget - Brochure - INRS », sur www.inrs.fr (consulté le )
- Portail de la médecine
- Portail de l’élevage