Mycobacterium tuberculosis
Bacille de Koch

| Règne | Bacteria |
|---|---|
| Embranchement | Actinobacteria |
| Ordre | Actinomycetales |
| Sous-ordre | Corynebacterineae |
| Famille | Mycobacteriaceae |
| Genre | Mycobacterium |
Cet article possède un paronyme, voir Basile de Koch.
Mycobacterium tuberculosis (bacille de Koch souvent abrègé BK) est la bactérie responsable de la tuberculose.
Appartenant au genre des mycobactéries (Mycobacterium spp.) au même titre que le bacille de la lèpre (Mycobacterium leprae ou bacille de Hansen), ou les mycobactéries dites atypiques, elle est découverte par Robert Koch en 1882 et son génome est séquencé en 1998.
Morphologie
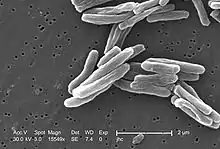
M. tuberculosis est un bacille aérobie strict, immobile, droit ou légèrement incurvé, de 2 à 5 µm sur 0,3 à 0,5 µm.
Comme les autres mycobactéries, M. tuberculosis prend mal les colorants ordinaires et le Gram : il est généralement coloré au Ziehl Neelsen. Pour plus de facilité de lecture, et pour gagner du temps dans de grandes séries, il est possible de recourir à l'auramine avec une lecture au microscope à fluorescence, permettant l'emploi d'un objectif sec et donc l'exploration d'un plus grand champ. La coloration est souvent fragmentaire ou granuleuse, les bacilles apparaissent roses sur fond bleu au Ziehl-Neelsen. Dans les produits pathologiques, ils prennent la forme de petits amas en palissades ou disposition irrégulière. Un examen direct positif ne signifie pas forcément la présence de M. tuberculosis dans un produit pathologique, en effet toutes les mycobactéries sont colorables au Ziehl-Neelsen. Le compte-rendu d'examen mentionne donc la présence de « bacilles acido-alcoolo-résistants » ou BAAR. Dans les cultures jeunes des souches virulentes, M. tuberculosis adopte une disposition en tresses ou cordes (cord).
Sa paroi est formée, de l'intérieur vers l'extérieur, d'une bicouche lipidique (membrane plasmique), d'une couche formée de polymères et d'acides mycoliques et d'une seconde bicouche lipidique[1].
Caractéristiques génétiques
Le génome de Mycobacterium tuberculosis a été entièrement séquencé en 1998[2]. Elle possède un chromosome circulaire de 4 411 529 paires de bases (GC%=65.6) pour 3 924 gènes.
Un gène particulier semble essentiel au pouvoir pathogène chez l'Homme, gène absent chez le BCG et Mycobacterium microti. Il s'agit d'un gène codant une protéine ESAT-6[3], sécrétée par la bactérie et déclenchant une forte production d'IFN-Gamma (une cytokine).
Mycobacterium microti
Mycobacterium microti découvert par Wells dans les années 1930, et nommé par lui vole bacillus, fut nommé plus tard M. tuberculosis var. muris, faute de pouvoir être distingué alors de M. tuberculosis. Un vaccin atténué fut utilisé en Tchécoslovaquie de 1951 à 1969 tandis que des essais furent conduits en Grande-Bretagne de 1950 à 1952 avec des formes non atténuées [4].
Culture
Mycobacterium tuberculosis est un bacille à croissance très lente (2 à 6 semaines) et exigeant des milieux spéciaux. Le milieu solide le plus utilisé est celui de Lowenstein-Jensen ou une de ses multiples variantes (Coletsos, etc.). Ce sont des milieux solides à base d'œufs, additionnés en proportion variable d'asparagine, de glycérine ou de vert malachite. La culture est aussi possible en milieu liquide (Middlebrook, Mycobacteria Growth Indicator Tube (MGIT) par exemple) et en système automatisé.
Les colonies apparaissent après 2 à 4 semaines et sont blanc-ivoire, rugueuses et adhérentes au milieu. Elles grossissent lentement pour atteindre 3-4 mm après 2-3 mois. Elles ont alors un aspect en chou-fleur.
Présence chez l'hôte
.jpg.webp)
Les bacilles tuberculeux sont présents, tant à l'intérieur qu'à l'extérieur des cellules, dans toutes les lésions tuberculeuses, et, s'il y a une voie d'élimination, peuvent persister assez longtemps dans les milieux extérieurs (crachats desséchés).
Quoique les bacilles tuberculeux puissent persister des années à l'état latent chez des patients guéris, on ne peut parler de porteurs de germes au sens épidémiologique : ces bacilles latents sont enfermés dans des foyers profonds entourés d'une coque fibreuse ou calcifiée, et ne sont pas excrétés ; seuls sont contagieux les tuberculeux actifs, évolutifs, excrétant leurs bacilles dans leurs expectorations.
Transmission
La transmission se fait essentiellement par voie aérienne, occasionnellement par voie orale ou digestive. La bactérie provoque des lésions qui sont très riches en germes, ce qui permet une dissémination importante de l'agent infectieux par les voies respiratoires, lors des violentes quintes de toux qui accompagnent la maladie dans sa forme pulmonaire. La tuberculose pulmonaire résulte de l'inhalation de particules (« nuclei ») suffisamment petites (égales ou inférieures à 8 microns) pour atteindre les alvéoles. M. tuberculosis a la particularité d’être très résistant dans l’air et les poussières ce qui fait de la tuberculose une maladie très contagieuse.
Pathogénie
Mycobacterium tuberculosis n'est pas toxique, les symptômes cliniques sont essentiellement dus à la réponse immunitaire de l’hôte.
La primo-infection peut évoluer de trois façons :
- guérison complète après un stade exsudatif plus ou moins aigu, avec présence d'assez nombreux bacilles et polynucléaires.
- formation de tubercules (stade prolifératif), guérison lente par fibrose et finalement calcification (lésions paucibacillaires).
- évolution par extension et confluence des tubercules; la liquéfaction du caseum crée une cavité ; si celle-ci s'ouvre dans une bronche, il y a apport d'oxygène nécessaire au bacille qui est aérobie, et la lésion devient pluribacillaire (un million de bacilles dans une caverne de 2 cm). Cette évolution défavorable se produit dans environ 5 % des cas.
Les tuberculoses de réinfection, surtout chez l'adulte, peuvent être endogènes (reprise d'activité des bacilles enfermés dans un tubercule plus ou moins fibrosé) ou résulter d'une réinfection exogène.
La dissémination dans l'organisme peut se faire par plusieurs mécanismes :
- extension de proche en proche aux tissus contigus.
- propagation par les bronches vers d'autres secteurs pulmonaires.
- passage par les voies lymphatiques vers les ganglions (régulier lors de la primo-infection).
- essaimage par voie sanguine (méningite, tuberculose urogénitale, etc.). Le sang est envahi soit par la rupture d'une caverne dans un vaisseau, soit plus souvent par forçage du barrage ganglionnaire (il n'y a pas de septicémie mais seulement une bactériémie transitoire).
Allergine de Jousset
En 1903, le professeur de médecine français André Jousset a extrait du bacille de Koch une substance qu'il a baptisé allergine[5]. Il a obtenu cette substance par la trituration et la macération prolongée du bacille[6]. Jousset a étudié durant plus de trente ans l'action de l'allergine contre la tuberculose sans parvenir à en expliquer le mécanisme. Ce qui l'a amené à écrire en 1937 : « L’allergine agit sur l'organisme malade de façon assez mystérieuse[7] »
Dans la culture
- Dans le film Au risque de se perdre de Fred Zinnemann (1958), l'héroïne, sœur-infirmière, étudie et décrit, dans une école de médecine tropicale, le bacille de Koch et le compare à celui de la lèpre, qu'elle estime proche en apparence. Plus tard, elle contracte une forme de tuberculose, soignée au sel d'or[8].
- L'écrivain, humoriste et chroniqueur Bruno Tellenne a pris comme pseudonyme Basile de Koch, calembour formé sur le bacille de Koch.
Notes et références
- Hoffmann C, Leis A, Niederweis M, Plitzko JM, Engelhardt H, Disclosure of the mycobacterial outer membrane: Cryo-electron tomography and vitreous sections reveal the lipid bilayer structure, PNAS, 2008;105:3963-3967
- (en) « Deciphering the biology of Mycobacterium tuberculosis from the complete genome sequence », Nature le
- (en) Brodin P, Rosenkrands I, Andersen P, Cole ST, Brosch R, « ESAT-6 proteins: protective antigens and virulence factors? », Trends Microbiol, vol. 12, no 11, , p. 500-8. (PMID 15488391)
- Cristiane C. Frota,Debbie M. Hunt,Roger S. Buxton,Lisa Rickman, Jason Hinds,Kristin Kremer,Dick van Soolingen andM. Joseph Colston,Genome structure in the vole bacillus, Mycobacterium microti, a member of the Mycobacterium tuberculosis complex with a low virulence for humans, Microbiology May 2004 vol. 150 no. 5 1519-1527 cf http://mic.sgmjournals.org/content/150/5/1519.full
- Il ne faut pas confondre cette allergine avec la loratadine, antihistaminique de deuxième génération employé pour le traitement symptomatique de la rhinite allergique. Un des noms commerciaux de cette substance vendue aujourd'hui en France étant homonyme de l'allergine de Jousset.
- Travaux originaux, Traitement de la tuberculose par l'allergine, par André Jousset, La Presse médicale, 16 mars 1929. Lire l'article sur la base Commons.
- André Jousset La tuberculose, Étude pratique traitement par l'allergine, G. Doin & Cie, éditeurs, Paris 1937, p.131.
- « The Nun's Story (1959) - IMDb » [vidéo], sur imdb.com (consulté le ).
Voir aussi
Liens externes
- (en) Référence BioLib : Mycobacterium tuberculosis Zopf, 1883 (consulté le )
- (en) Référence Catalogue of Life : Mycobacterium tuberculosis (Zopf, 1883) Lehmann & Neumann, 1896 (consulté le )
- (fr+en) Référence ITIS : Mycobacterium tuberculosis (Zopf, 1883) Lehmann & Neumann, 1896 (consulté le )
- (en) Référence NCBI : Mycobacterium tuberculosis (taxons inclus) (consulté le )
- (en) Référence uBio : Mycobacterium tuberculosis (Zopf) Lehmann & Neumann 1896 (consulté le )
- Portail de la microbiologie
- Portail de la médecine