Méthadone
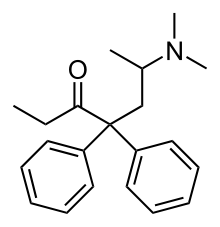
La méthadone est un opioïde analgésique synthétisé en 1937 par les Allemands Max Bockmühl (en) et Gustav Ehrhart (en) de chez I.G. Farben qui cherchaient un analgésique de synthèse qui serait si possible d'un emploi plus aisé au cours d'une intervention chirurgicale et aurait de plus un moindre potentiel d'addiction. La molécule de méthadone a un atome de carbone chiral – le C6 qui porte 4 substituants différents –, elle se présente donc sous forme de deux énantiomères :
- (R)-méthadone
- (S)-méthadone
| Méthadone | |
| |
| Identification | |
|---|---|
| Nom UICPA | (RS)-6-(diméthylamino)- 4,4-diphényl-3-heptanone |
| No CAS | (racémique) (D) ou S(+) (L) ou R(–) |
| No ECHA | 100.000.907 |
| Code ATC | N07 N02 |
| DrugBank | APRD00485 |
| PubChem | 4095 |
| SMILES | |
| InChI | |
| Apparence | poudre cristalline blanche à blanchâtre |
| Propriétés chimiques | |
| Formule | C21H27NO [Isomères] |
| Masse molaire[1] | 309,4452 ± 0,0192 g/mol C 81,51 %, H 8,79 %, N 4,53 %, O 5,17 %, |
| Propriétés physiques | |
| T° fusion | 235,0 °C |
| Solubilité | 48,5 mg·l-1 eau (25 °C) |
| Précautions | |
| Directive 67/548/EEC | |
 T |
|
| Écotoxicologie | |
| DL50 | 86 mg·kg-1 (rats, p.o.) 35 mg·kg-1 (souris i.p.) |
| Données pharmacocinétiques | |
| Biodisponibilité | 40-80(-92) % |
| Demi-vie d’élim. | (13-)24-36h |
| Considérations thérapeutiques | |
| Voie d’administration | orale, IV |
| Caractère psychotrope | |
| Catégorie | Dépresseur du SNC, narcotique |
| Mode de consommation |
Ingestion, injection |
| Autres dénominations |
Métha |
| Risque de dépendance | Très élevé |
| Unités du SI et CNTP, sauf indication contraire. | |
qui sont différenciables par leur pouvoir rotatoire opposé. La forme utilisée en thérapie est le racémique, c'est-à-dire le mélange 50:50 des deux formes.
La méthadone est, entre autres usages, utilisée depuis 1960 comme substitut des opiacés chez les consommateurs d'héroïne sous l'impulsion de Mary Jeanne Kreek, Vincent Dole et Marie Nyswander. Son utilisation comme substitut est légale en France depuis 1995. En général, le mélange des isomères D et L est utilisé, ceci bien que l'activité recherchée soit due presque entièrement à la forme L. En tant qu'analgésique narcotique, la méthadone est utilisée pour soulager des douleurs sévères.
Suivant les législations en vigueur par pays, la prescription médicale de méthadone peut être soumise aux lois sur la prescription de substances psychotropes.
Découverte
La méthadone racémique, un mélange de ses deux formes énantiomères optiquement actives, la R - (-) - méthadone et la S - (+) - méthadone (également appelée lévo-méthadone et dextro-méthadone) a d'abord été synthétisée en Allemagne avant le début de la Deuxième Guerre mondiale. En 1945, les chercheurs de Hoechst isolent la lévo-méthadone (utilisant un processus difficile et coûteux) ; cette forme a une activité analgésique beaucoup plus grande que la forme racémique. À la fin des années 1940, Eli Lilly (qui a acheté le brevet de la méthadone en tant que réparation de guerre pour la somme modique d'un dollar) confirme la supériorité analgésique de la lévo-méthadone[2].
Absorption
La méthadone est rapidement absorbée au niveau du tractus gastro-intestinal et les premiers effets analgésiques apparaissent après 15 à 30 minutes en sirop et 1h à 1h30 en gélule. La durée d'action est de six à huit heures. Lors d'une administration répétée, la durée d'action et la demi-vie (15 à 55 heures) augmentent également.
Le taux plasmatique thérapeutique de la méthadone est d'environ 100 à 400 μg·l-1 (microgrammes/litre) et le taux plasmatique toxique est d'environ 1 000 à 2 000 μg·l-1 (microgrammes/litre).
Métabolisme
La méthadone est principalement métabolisée dans le foie par mono- et di-N-déméthylation, puis se transforme spontanément en une structure cyclique, d'une part en 2-éthylidène-1,5-diméthyl-3,3-diphénylpyrrolidine (EDDP, métabolite primaire de la méthadone) et d'autre part en 2-éthyl-5-méthyl-3,3-diphénylpyrrolidine (EMDP, métabolite secondaire). La méthadone est également métabolisée par hydroxylation en méthadol, suivie d'une N-déméthylation en norméthadol. La méthadone, la EDDP et la EMDP subissent également une hydroxylation suivie d'une glucuroconjugaison. Les métabolites majeurs de la méthadone sont inactifs.
Dosage

De nombreux tests immunologiques permettent le dépistage rapide (30 secondes) de la méthadone dans l'urine jusqu'à plusieurs jours (8 à 10) après la dernière administration. De manière générale, les méthodes immunologiques de dépistage ne présentent pas de réaction croisée avec des substances de structures différentes. Cependant, selon la spécificité du test utilisé, le L-alpha-acéthylméthadol (LAAM), un analogue de la méthadone à longue durée d'action, et ses métabolites peuvent présenter une réaction croisée et donner des résultats faussement positifs.
La méthadone et ses métabolites sont rapidement extraits avec les techniques liquide-liquide ou SPE (solid phase extraction). La chromatographie sur couche mince et la chromatographie gazeuse peuvent également être utilisées.
Traitements de substitution
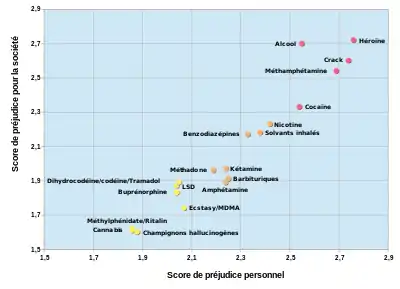
Introduits aux États-Unis dans les années 1960 par Dole et Nyswander[4], ils ont d'abord été utilisés pour de graves héroïnomanies, telles que celles des soldats de retour du Viêt Nam.
La médication a comme objectif de substituer la consommation d'opiacés procurant un effet euphorisant (héroïne, morphine et certains analgésiques) et d'aider la personne à une stabilisation de ses cravings[5]. Conjointement à une prise en charge médico-sociale dans le contexte d'une cure de sevrage des opiacés illicites, le traitement par méthadone vise la stabilisation de l'addiction du patient et la réduction des risques de la consommation illicite. Cette médicalisation a comme objectif de réduire aussi bien les risques pour le consommateur directement inhérents à la consommation de drogue (risques liés à l'injection de substances par voie intraveineuse ou à la prise par voie nasale, notamment celui de contamination par le VIH et l'hépatite C), ou en inhalation et risques de surdosage ou d'overdose) que les risques pour la société liés aux activités illégales menées en vue de se procurer l'héroïne (deal, prostitution). De plus, lorsqu'une personne est sous un traitement à la méthadone, elle ne ressent pratiquement aucun effet euphorisant si elle consomme de l'héroïne par dessus. Ceci décourage bien des consommateurs à rechuter. L'introduction de la médication peut faire partie intégrante d'un processus global menant à l'abstinence.
La méthadone présente l'avantage d'être un opiacé de longue durée d'action, permettant de prévenir la sensation de manque et la rechute de la consommation d'héroïne. Elle est prise par voie orale, en une dose par 24h et dans quelques cas deux doses par 24h pour les « métaboliseurs » courts, sous forme de solution amère et non injectable, de gélules ou de suppositoires. En général, le sirop se présente sous formule liquide dosée à 1 % de chlorhydrate de méthadone : 1 ml de soluté représente 10 mg de chlorhydrate de méthadone. Revers de la médaille, son sevrage est beaucoup plus long que celui des autres opiacés.
Des recommandations médicales indiquent une dose journalière maximale habituelle à 60 mg par 24 h[6]. Des études en Suisse ont montré que certains patients nécessitaient des doses plus importantes, de 80 mg, 200 mg ou 250 mg en début de traitement[7]. La prescription de la dose maximale peut être limitée par les lois relatives à la délivrance de substances psychotropes suivant les pays.
Tandis que la méthadone ne procure a priori aucun effet toxique sur les patients dépendants, cette médication peut être mortelle à faibles doses pour les patients non dépendants (par exemple, pour une personne de 40 kg, une dose de 20 mg peut être létale).
Dans le cadre d'une utilisation médicale contrôlée, l'effet euphorisant ressenti peut être nul pour le toxicomane. La phase de stabilisation est une étape pendant laquelle le toxicomane passe aussi en phase d'abstinence de recherche de l'effet euphorisant procuré par l'héroïne (effet flash). La baisse de la dose quotidienne peut représenter une étape importante dans un processus d'abstinence. Les risques sont liés au syndrome de sevrage physique aux opiacés, mais aussi au fait que la personne reprenne une consommation d'héroïne afin de pallier la sensation de manque. Une pratique prévoit de ne pas baisser la dose quotidienne de plus de 10 % par mois.
Resté sujet de controverse du fait de son caractère accoutumant qui peut en faire un traitement à vie, avec de fortes oppositions entre autres en France (jusqu'au début des années 1990), ce traitement doit son essor aux épidémies dues aux virus du SIDA, des hépatites C ou B, car il permet d'éviter les injections ou les blessures par les pailles de sniff (pour priser) et donc de limiter la diffusion des maladies. Ainsi, il y a une baisse notable du nombre de nouveaux cas de séroconversions pour le VIH chez les personnes sous traitement substitutif[8].
Méthadone injectée
En 1998, dans le Canton de Fribourg (Suisse), l'UST (Unité Spécialisée en Toxicomanie) qui dépend du CPS (Centre Psycho-Social) en collaboration avec La Fondation Le Tremplin (Le Tremplin y participa durant la première année seulement) avait un programme expérimental de distribution de méthadone injectable (PROMI, programme de méthadone injectable) pour les toxicomanes ne pouvant se passer de l'usage de la seringue. Les injections se faisaient dans une salle sous la surveillance d'un infirmier spécialisé. Le programme, qui a duré environ 4 années, a cessé car plusieurs patients avaient des problèmes veineux car la méthadone injectable était très concentrée.
L'Angleterre est le seul pays où quelques usagers de drogues bénéficient d'une prescription de méthadone injectable sous forme d'ampoules (Physeptone) de 10, 20, 35 et 50 mg. Il a été reconnu que cette formule, destinée à l'origine à l'injection sous-cutanée ou intra-musculaire pour les cas nécessitant l'administration d'un antalgique puissant à très longue durée d'action, n'est pas adaptée à l'injection dans les veines qu'elle détériore rapidement et irrémédiablement. Certains usagers s'injectent plusieurs centaines de mg par jour, généralement dans l'aine, n'ayant plus accès au système veineux superficiel.
La galénique des formules disponibles en France (sirop et gélules) rend l'injection quasiment impossible.
La présentation sous forme de sirop épais aromatisé et très sucré (9 grammes de saccharose = 2 morceaux de sucre environ) dans un flacon de 15 ml suffit généralement à dissuader les risques de mésusage par injection.
Quant à la gélule, toute tentative de dissoudre la poudre qu'elle contient, transforme le tout en épaisse gélatine inutilisable.
Quelques particularités selon divers pays
Au Benelux, dans les pays anglo-saxons, notamment en Angleterre et en Scandinavie, les galéniques sont souvent plus variées et plus nombreuses. Ainsi en Belgique, les pharmaciens peuvent préparer des gélules avec un dosage très précis au mg près.
Au Danemark, quelques rares injecteurs « invétérés » peuvent bénéficier (sous certaines conditions) de la délivrance de petits comprimés dosés à 20 mg de méthadone et contenant très peu d'excipients. Ces comprimés doivent toutefois être « crushés » puis dilués mais leur galénique diminue l'incidence des excipients sur l'organisme. Le détournement est ainsi « accompagné » et les risques minorés.
Aux États-Unis, par contre, les centres spécialisés délivrent souvent la méthadone sous forme de gros comprimés de 40 mg (appelés « disquettes ») que le soignant dilue dans un verre de jus d'orange dans lequel baigne un gros biscuit pour tenter de dissuader toute forme de détournement par injection. La formule sous forme de sirop (parfois sans sucre mais toujours aromatisé), dosé à 1 mg par ml est néanmoins la galénique principale adoptée par la plupart des pays anglo-saxons.
En Suisse, lorsque les « méthadonomanes » veulent voyager ou partir en vacances, la méthadone leur est souvent délivrée sous forme de suppositoires afin d'éviter tout risque de détournement ou de marché noir. Les conditions de dispensation de la méthadone aux personnes dépendantes des opiacés en France et au Benelux offrent un confort et des facilités bien supérieurs à ceux de la majorité des autres pays.
Conditions de délivrance en France
En France, un CSAPA (Centre de Soins d'Accompagnement et de Prévention en Addictologie) ou un médecin habilité peuvent prescrire une médication à la méthadone sur une ordonnance sécurisée répondant à des spécifications techniques précises. La durée maximale de prescription est limitée à 14 jours pour la méthadone sous forme de sirop en flacons unidoses avec délivrance fractionnée par périodes de 7 jours maximum et à 28 jours pour la méthadone sous forme de gélules avec délivrance fractionnée par périodes de 7 jours maximum également si le patient est socialement et médicalement stabilisé. L'introduction d'un traitement à la méthadone se fait généralement dans le cadre d'un CSAPA avec délivrance quotidienne au départ. Après une certaine période de stabilisation et d'adaptation du dosage, le patient est généralement orienté vers un médecin de ville qui lui prescrira son traitement délivré en pharmacie.
En France, la méthadone est disponible sous forme de :
- Sirop en flacons unidoses dosés à 60 mg (15 ml), 40 mg (15 ml), 20 mg (15 ml), 10 mg (7,50 ml) et 5 mg (3,75 ml). Prix public d'un flacon de 60 mg de sirop : 1,84 euro. Prix public d'un flacon de 20 mg de sirop : 1,67 euro ;
- Gélules (par boites de 7 gélules) dosées à 40 mg, 20 mg, 10 mg, 5 mg et 1 mg. Prix d'une gélule de 40 mg : 1,15 euros.
Usage vétérinaire
La méthadone est aussi indiquée chez le chien et le chat dans l’analgésie ou dans la prémédication en vue d'une anesthésie générale ou d'une neuroleptanalgésie en association avec un neuroleptique[9].
Divers
La méthadone fait partie de la liste des médicaments essentiels de l'Organisation mondiale de la santé (liste mise à jour en )[10].
Notes et références
- Masse molaire calculée d’après « Atomic weights of the elements 2007 », sur www.chem.qmul.ac.uk.
- (en) Lisberg, P. et Scheinmann F. (Texte utilisé sous la licence CC-by, traduit par le téléchargeur), « Is it Time to Consider Use of Levo-methadone (R-(-)-Methadone) to Replace Racemic Methadone? », J Develop Drugs, vol. 2, no 109, (ISSN 2329-6631, DOI 10.4172/2329-6631.1000109, lire en ligne, consulté le )
- (en) M. Taylor, K. Mackay, J. Murphy, A. McIntosh, C. McIntosh, S. Anderson et K. Welch, « Quantifying the RR of harm to self and others from substance misuse: results from a survey of clinical experts across Scotland », BMJ Open, vol. 2, no 4, , e000774–e000774 (DOI 10.1136/bmjopen-2011-000774, lire en ligne, consulté le )
- Dole VP, Nyswander MA, Medical treatment for diacetylmorphine (heroin) addiction: a clinical trial with methadone hydrochloride, JAMA. 1965;193:646-650
- La substitution, Drogues Info Service, Drogues, savoir plus, risquer moins, octobre 2009
- « Méthadone »(Archive • Wikiwix • Archive.is • Google • Que faire ?), monographie Compendium, février 2009
- Op. cit. DEGLON J.J.
- Metzger DS, Woody GE, McLellan AT et als. Human immunodeficiency virus seroconversion among intravenous drug users in and out of treatment: an 18 month prospective follow-up, J Acquir Immune Defic Syndr, 1993;6:1049-1056
- http://www.cbip-vet.be/fr/texts/FNARCOL1AL2o.php
- WHO Model List of Essential Medicines, 18th list, avril 2013
Voir aussi
Articles connexes
Liens externes
- (fr) Compendium suisse des médicaments : spécialités contenant Méthadone
- (en) Methadone, US DEA
- (fr) RVH Synergie Information sur les pratiques, les bénéfices, les inconvénients, les évaluations en France.
- Jean-Jacques Déglon, Le traitement à long terme des héroïnomanes par la méthadone, Genève, Médecine et Hygiène, , 287 p. (ISBN 978-2-880-49010-2, OCLC 31408550, présentation en ligne)
- Portail de la pharmacie
- Portail de la chimie
- Portail sur les psychotropes