Syndrome de Sézary
Le syndrome de Sézary désigne une variété de lymphome non hodgkinien leucémisé (c'est-à-dire avec présence d'un taux élevé de cellules lymphomateuses dans le sang) : son équivalent lymphomateux, sous forme de tumeur solide, est le mycosis fongoïde. Ce syndrome doit son nom au dermatologue français Albert Sézary (1880-1956) qui en fit la première description en 1938[1].
Données épidémiologiques
Syndrome de Sézary et mycosis fongoïde sont deux formes cliniques d'une même entité nosologique, le lymphome T cutané épidermotrope. Le syndrome de Sézary, avec une incidence estimée à 0,3 pour 100 000 personnes-années dans les populations occidentales, est plus rare que la forme lymphomateuse. L'âge moyen au diagnostic se situe vers 55–60 ans avec une prépondérance masculine (sex-ratio = 2/1).
Diagnostic
Signes cliniques
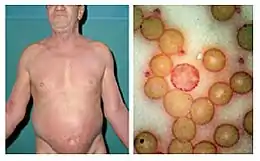
Cliniquement, le syndrome de Sézary se caractérise par une érythrodermie fortement prurigineuse. Les autres symptômes dermatologiques comprennent :
- une kératodermie palmoplantaire (épaississement de la couche cornée de la peau des paumes et des plantes),
- des troubles phanériens : dystrophie unguéale, alopécie, ectropion en rapport avec l'œdème facial qui accompagne souvent l'érythrodermie.
Une polyadénopathie, non spécifique du lymphome dans le contexte d'érythrodermie, est souvent associée.
Diagnostic biologique
Au plan biologique, la maladie se caractérise par la présence des cellules de Sézary qui sont de petits lymphocytes à noyau encoché, convoluté voire « cérébriforme »[2]. D'un point de vue immunologique, il s'agit de lymphocytes T, de phénotype CD4+ le plus souvent. Ils constituent un contingent monoclonal individualisé par une mutation acquise du TCR[3].
Dans le syndrome de Sézary, ces cellules siègent principalement :
- dans le sang circulant, à un taux par définition supérieur à 1 000/mm3 (des cellules de Sézary circulantes peuvent être retrouvés dans les mycosis fungoïdes à des taux inférieurs, sans que l'on puisse parler de syndrome de Sézary) : elles sont détectées par l'immunophénotypage des lymphocytes sanguins qui retrouve un rapport CD4/CD8 > 10 ;
- dans l'épiderme où elles constituent les micro-abcès dits « de Pautrier », ainsi que dans les ganglions : elles peuvent donc être mises en évidence par la biopsie cutanée en peau lésée ou par la biopsie d'une adénopathie.
Pronostic et traitement
Le pronostic est plus défavorable que dans le mycosis fongoïde. Une transformation en lymphome T à grandes cellules est possible.
Il n'y a pas, à l'heure actuelle, de traitement curatif faisant consensus. Des associations de chimiothérapie et de photothérapie (pour faire régresser les lésions cutanées) sont utilisées avec des résultats variables[4]. Le vorinostat, un inhibiteur d'histone désacétylase utilisé depuis 2006 pour traiter d'autres formes de lymphome cutané T épidermotrope, pourrait constituer une option de deuxième ligne.
Depuis mai 2019, Innate Pharma mène des essais cliniques de phase II avec le lacutamab (anticorps anti-KIR3DL2) dans le cadre du programme international Tellomak[5].
Notes et références
- A. Sézary, Y. Bouvrain, « Érythrodermie avec présence de cellules monstrueuses dans le derme et le sang circulant », Bulletin de la Société française de dermatologie et de syphiligraphie, 1938, 45:254-260
- « Cellules de Sézary », sur Hématocell.fr, laboratoire d'hématologie du CHU d'Angers (consulté le )
- « Mycosis fungoid/Sezary's syndrome », sur Atlas of Genetics and Oncogenetics in Oncology and Hæmatology (consulté le )
- SI. Jawed, PL. Myskowski, S. Horwitz, A. Moskowitz et C Querfeld, « Primary cutaneous T-cell lymphoma (mycosis fungoides and Sézary syndrome): part II. Prognosis, management, and future directions. », Journal of the American Academy of Dermatology, vol. 70, no 2, , p. 223.e1-17; quiz 240-2 (PMID 24438970, DOI 10.1016/j.jaad.2013.08.033)
- « IPH4102 Alone or in Combination With Chemotherapy in Patients With Advanced T Cell Lymphoma (TELLOMAK) »
Voir aussi
Bibliographie
- Dermatologie, Collège des enseignants en dermatologie de France (C. Lok, P. Vabres et coll.), 6e édition, Elsevier Masson, 2014
- Hématologie, Société française d'hématologie (N. Ifrah, J-Y. Cahn et coll.), 2e édition, Elsevier Masson, 2014.